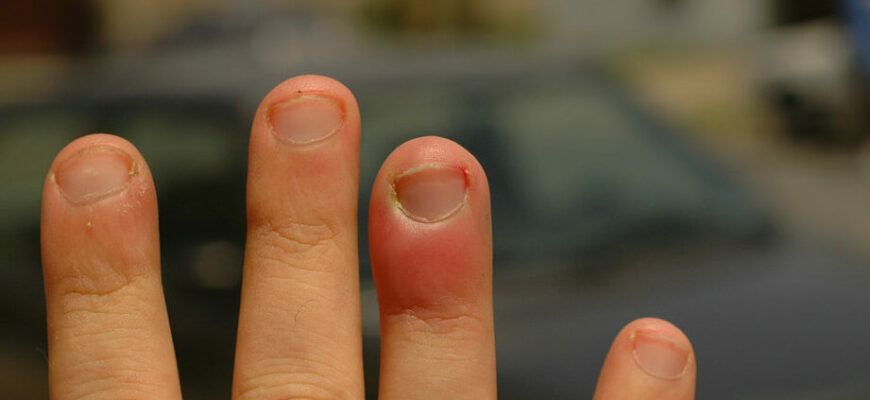
Кандидозная паронихия — это грибковое заболевание ногтевого ложа, которое характерно для микозов периферических сосудистых пластин. Оно часто встречается у женщин и может проявляться в виде вспышек, особенно после родильных ран. Паронихия обычно вызывается кандидозом, патогенными для которого являются грибы Candida.
Симптомы кандидозной паронихии включают в себя появление покраснения, отека и мацерации вокруг ногтевого ложа. Через несколько дней появляются везикулы и пустулы, которые могут быть очень болезненными. В некоторых случаях ногтевая пластина может отслаиваться от ложа, а налетом образуются бордовые пятна.
Диагностика кандидозной паронихии основывается на клиническом описании симптомов и результатах микологического исследования. Для лечения обычно назначаются противогрибковые препараты, такие как микозолон. Они могут наноситься на пораженные области или приниматься внутрь. Кроме того, важно следить за гигиеной ногтей и избегать травмирования кожи вокруг ногтевого ложа.
- Кандидозная паронихия: что это такое?
- Причины возникновения кандидозной паронихии
- 1. Сосудистая система и ногтевой аппарат
- 2. Нарушение целостности ногтевой пластины
- 3. Ослабление иммунной системы
- 4. Влияние других заболеваний
- 5. Применение определенных лекарственных препаратов
- 6. Непосредственный контакт с грибами Candida spp.
- 7. Наследственность
- 8. Профилактика
- Симптомы кандидозной паронихии
- Диагностика кандидозной паронихии
- Клиническое обследование
- Лабораторные исследования
- Лечение кандидозной паронихии
- Профилактика кандидозной паронихии
- Признаки и симптомы паронихии
- Паронихия: что это такое?
- Причины возникновения паронихии
- Основные симптомы паронихии
- Диагностика паронихии
- Лечение паронихии
- Профилактика паронихии
- Гигиена стопы и ногтей
- Избегание контакта с возбудителем
- Укрепление иммунитета
- Выводы
Кандидозная паронихия: что это такое?
Кандидозная паронихия может развиваться на гладкой и волосистой поверхности ногтевого ложа. Она часто возникает при алиментарном кандидозе — заболевании, связанном с нарушением микрофлоры желудочно-кишечного тракта. Также эту форму паронихии можно обнаружить у лиц, страдающих другими кожными микозами.
Кандидозное поражение ногтевого ложа может проявляться в виде эрозий, пятен, чешуйки и пустул на коже вокруг ногтя. В некоторых случаях края ногтя могут быть затронуты, что приводит к его изменению и потере прочности.
Для диагностики кандидозной паронихии врач проводит клиническое обследование, а также может назначить лабораторные исследования, такие как мазки или окрашивание ногтевого ложа. Часто кандидозная паронихия сочетается с другими грибковыми заболеваниями, поэтому врачам важно исключить такую возможность.
В лечении кандидозной паронихии преобладает проведение антимикотической терапии с применением специальных препаратов. Они могут назначаться в виде местного лечения (например, мази или кремы), а также в виде системной терапии (при тяжелых или хронических формах заболевания).
Прогноз лечения кандидозной паронихии обычно благоприятный, особенно при своевременном обращении за медицинской помощью. Однако, без лечения заболевание может стать хроническим и вызывать рецидивы.
Для профилактики кандидозной паронихии рекомендуется частое проведение гигиенических процедур, а также соблюдение мер предосторожности при контакте с патогенными микроорганизмами. Также важно следить за состоянием иммунной системы и своевременно обращаться к врачу при возникновении кожных и ногтевых проблем.
Причины возникновения кандидозной паронихии
1. Сосудистая система и ногтевой аппарат
Ногтевой аппарат человека имеет слабо развитую сосудистую систему, что создает условия для заражения грибами. Исследователи отмечают, что грибы Candida spp. обнаружены в мазках с ногтевых грибковых очагов у 55-56% больных с кандидозной паронихией.
2. Нарушение целостности ногтевой пластины
Приблизительно 90% кандидозных паронихий у взрослых наблюдаются у лиц с хроническими повреждениями ногтевой пластины. Повреждения могут быть вызваны травмой, неправильной обработкой ногтей, постельными грибами и другими причинами.
3. Ослабление иммунной системы
Основным фактором, способствующим развитию кандидозной паронихии, является ослабление иммунной системы. При этом организм становится более восприимчивым к грибковым инфекциям.
4. Влияние других заболеваний
Некоторые заболевания, такие как диабет, гипотиреоз, заболевания щитовидной железы и другие, могут повысить риск развития кандидозной паронихии.
5. Применение определенных лекарственных препаратов
Некоторые лекарственные препараты, такие как тридерм и другие противогрибковые средства, могут стать причиной развития кандидозной паронихии.
6. Непосредственный контакт с грибами Candida spp.
Непосредственный контакт с грибами Candida spp. может происходить при посещении бассейна, сауны, салона красоты и других общественных мест.
7. Наследственность
Наследственность также может играть роль в возникновении кандидозной паронихии. Некоторые люди имеют повышенную предрасположенность к этому заболеванию.
8. Профилактика
Некоторые исследователи отмечают, что применение профилактической терапии, такой как применение антимикотических средств, может снизить риск развития кандидозной паронихии.
Таким образом, причины возникновения кандидозной паронихии могут быть разнообразными, и включать в себя различные факторы, связанные с состоянием ногтей, иммунной системы и внешней средой.
Симптомы кандидозной паронихии
Острая кандидозная паронихия проявляется воспалительными изменениями вокруг ногтевого ложа, которые могут быть ограничены или распространяться на соседние ткани и пальцы. Пораженная область может быть покрыта мелкими пятнами, эрозиями, везикулами или шелушением.
При межпальцевом поражении кандидозной паронихии межъягодичная складка может стать воспаленной и гиперемированной. Также может наблюдаться мацерация и синтез грибами.
Клиника кандидозной паронихии включает следующие симптомы:
- Воспаление и покраснение вокруг ногтя;
- Отек и болезненность;
- Образование везикул и эрозий;
- Мелкие пятна или шелушение на коже;
- Межпальцевая мацерация и воспаление складок;
- Ограниченное или распространенное поражение пальцев и окружающих тканей;
- Ощущение зуда и жжения.
Для диагноза кандидозной паронихии важен сбор анамнеза и проведение микроскопического исследования мазков или биопсийного материала. Лечение кандидозной паронихии включает применение противогрибковых средств, таких как гентамицин или микозолон, а также дополнительное лечение основного заболевания, приводящего к оппортунистическому микозу.
Диагностика кандидозной паронихии
Диагностика кандидозной паронихии включает в себя комплекс мероприятий, позволяющих установить точный диагноз. При подозрении на кандидоз, врач может провести следующие исследования:
Клиническое обследование
- Визуальное осмотрение пораженных областей. Кандидозная паронихия проявляется в виде воспалительных процессов вокруг ногтевых пластин и преддверия ногтевого ложа.
- Пальпация пораженных областей. Кандидозные поражения часто сопровождаются появлением болезненных пузырьков.
Лабораторные исследования
- Микроскопическое исследование. Препараты, полученные из пораженных областей, окрашиваются специальными красителями и изучаются под микроскопом. При кандидозе могут быть обнаружены грибковые гифы и споры.
- Бактериологическое исследование. Препараты, полученные из пораженных областей, высеваются на питательные среды для выявления грибковой флоры.
Для определения причин кандидозной паронихии могут быть проведены следующие исследования:
- Иммунологические исследования. Позволяют выявить наличие антител к грибкам кандиды в крови пациента.
- Анализы на оппортунистические инфекции. Инфекции, связанные с снижением иммунитета, могут быть причиной развития кандидозной паронихии.
При диагностике кандидозной паронихии необходимо учитывать возможные сопутствующие заболевания и факторы риска. Для этого могут быть назначены следующие исследования:
- Общий анализ крови. Позволяет выявить наличие воспалительных процессов и общих заболеваний.
- Иммунограмма. Определяет состояние иммунной системы.
В случае, если рост грибковой флоры подтверждается диагностическими исследованиями, врач устанавливает диагноз кандидозной паронихии и назначает соответствующее лечение.
Лечение кандидозной паронихии
Лечение кандидозной паронихии направлено на устранение воспаления и борьбу с грибковой инфекцией. Оно может проводиться как в домашних условиях, так и под наблюдением врача.
Острое воспаление слизистых оболочек между ногтевой пластинкой и эпонихионом чаще всего лечится с помощью противогрибковых препаратов. Наиболее эффективными являются препараты на основе азолового грибоцида, такие как индинавир.
Хроническая кандидозная паронихия с преобладанием бактериальной инфекции может требовать применения антибиотиков. Для устранения воспаления и шелушения применяются препараты, содержащие в своем составе антибиотики.
При наличии мелких пятен на кожи и слизистых участках между ногтями наблюдается эпонихион, которое может быть покрыто везикулами. В таких случаях рекомендуется применение вазелина или раствора препаратов, способствующих заживлению и устранению воспаления.
Лечение кандидозной паронихии также может включать суточную терапию, смазывание пораженных очагов препаратами, которые приводят к слиянию покрытых грибом участков кожи. Для местного применения рекомендуется использовать противогрибковые мази или растворы.
При лечении кандидозной паронихии важно обратиться к врачу для получения рекомендаций и назначения соответствующей терапии. Самолечение может привести к осложнениям и усугублению заболевания.
Профилактика кандидозной паронихии
Для предотвращения кандидозной паронихии рекомендуется:
- Избегать травм ногтей и кожи вокруг них, особенно при наличии заусенцев.
- Осуществлять тщательное уход за ногтями и кожей вокруг них, регулярно обрезая их и удаляя ороговевший слой.
- При проведении антибиотикотерапии следить за состоянием ногтей и кожи, проявлять бдительность при появлении первых признаков инфекции.
- Регулярно проходить обследование у врача-дерматолога и сдавать мазки с ногтей и кожи вокруг них на наличие грибапатогена.
- При обнаружении кандидоза проводить лечение и принимать противогрибковые препараты в соответствии с рекомендациями врача.
- Избегать частого контакта с водой и влажными средами, так как грибы кандиды хорошо развиваются во влажной среде.
- Избегать ношения тесной и неудобной обуви, которая может натирать и травмировать кожу ног.
- Поддерживать иммунитет организма, правильно питаться, вести здоровый образ жизни.
- Соблюдать гигиену рук, особенно после посещения общественных мест и контакта с другими людьми.
- При появлении симптомов кандидозной паронихии обращаться за помощью к врачу-дерматологу для своевременного лечения и излечения заболевания.
Соблюдение рекомендаций по профилактике кандидозной паронихии поможет избежать возникновения этого заболевания и снизить риск его рецидивов.
Признаки и симптомы паронихии
Наиболее характерными признаками и симптомами паронихии являются:
- Покраснение и отечность кожи вокруг ногтя
- Болезненность и чувство жжения
- Появление пузырьков или пустул с жидкостью
- Образование эрозий и чешуйки на поверхности кожи
- Местная гиперемия и болезненность при пальпации
- Поражение кожных складок или межпальцевых промежутков
Диагностика паронихии может включать обследование пациента, визуальное исследование пораженных областей, а также лабораторные исследования. Лечение паронихии зависит от ее степени и причины. В начале лечения рекомендуется соблюдать гигиену, использовать препараты для лечения, назначаемые врачом, и применять компрессы с лечебными средствами. В более тяжелых случаях может потребоваться использование антибиотиков или противогрибковых препаратов.
Важно отметить, что самолечение может привести к усугублению состояния, поэтому рекомендуется обратиться за помощью к врачу, чтобы получить правильное лечение и предотвратить осложнения.
Паронихия: что это такое?
Острый кандидозный паронихиум образуется при инфицировании кожи вокруг ногтя грибами Candida. Симптомы включают покраснение, отек, болезненность и сливание покровов. При кандидозном паронихии часто наблюдаются эрозии и язвы на коже.
Диагностика паронихии осуществляется с помощью визуальных методов и физического обследования. Возможно использование лабораторных тестов для определения возбудителя инфекции.
При лечении паронихии в первую очередь следует устранить причину заболевания. В зависимости от причин, применяются различные методы лечения. В случае бактериальной инфекции назначаются антибиотики, а при кандидозе — противогрибковые препараты.
Острый кандидозный паронихиум часто лечится с помощью местной обработки и антифунгальных препаратов. Ногтевая пластина может быть обработана спиртом или водным раствором йода. Также может быть применена физиотерапия для ускорения процесса заживления.
Хроническая паронихия требует более длительного лечения. Возможно назначение антифунгальных препаратов внутрь и местных обработок. При необходимости может быть проведена хирургическая коррекция ногтя.
В случае алиментарного кандидоза рекомендуется следовать диете, исключающей продукты, способствующие росту грибов. Также рекомендуется укреплять иммунитет.
Важно отметить, что самолечение может привести к негативным результатам. При появлении признаков паронихии необходимо обратиться к врачу для диагностики и назначения правильного лечения.
Причины возникновения паронихии
Паронихия может возникать у людей разных возрастов и пола, однако у женщин она чаще встречается из-за более активного использования косметики для ногтей.
Среди причин возникновения паронихии можно отметить следующее:
- Травмы ногтевого ложа, такие как неправильное обрезание ногтей или повреждение при маникюре.
- Нарушение гигиены ногтей и окружающей кожи.
- Повышенное потоотделение стопы.
- Ослабление иммунной системы организма.
- Носить тесную и неудобную обувь.
- Повреждение кожи вокруг ногтя при дерматологических заболеваниях.
- Повреждение кожи в результате химического воздействия.
При хронической форме паронихии преобладают грибковые инфекции, такие как трихофитоном, которые вызывают шелушение и эрозии на коже. Клиническую картину характеризуют голеней и оболочке ногтя, а также наличие болезненных и ограниченных очертаний.
Для лечения паронихии используются различные средства, такие как раствор гентамицина, микозолон и другие препараты. Они применяются для обработки пораженных участков кожи и ногтей. Также рекомендуется соблюдать гигиену ногтей, избегать травм и носить удобную обувь.
Основные симптомы паронихии
Симптомы кандидозной паронихии могут включать следующие проявления:
- Резкое покраснение, отечность и болезненность области вокруг ногтей;
- Мацерация и развитие эрозий на поверхностной складке кожи;
- Появление бордовых пятен и инфильтрации вокруг ногтевой пластины;
- Очаги воспаления с гранулемами и патологическим окрашиванием кожи;
- Частое образование гнойных каверн;
- Острое или хроническое дерматитическое воспаление пальцев рук.
Для диагностики кандидозной паронихии может проводиться визуальный осмотр, а также лабораторные исследования, включая микроскопическое исследование сукровицы. Для лечения этого заболевания может использоваться препарат микозолон или другие антимикотики. Прогноз излечения приблизительно 55-56%, при условии своевременного начала лечения и соблюдения профилактических мер. Для профилактики кандидозной паронихии рекомендуется наносить индинавир на ногтевые валики.
Диагностика паронихии
Диагностика паронихии основывается на клиническом обследовании и дифференциальной диагностике. При паронихии наблюдаются следующие симптомы: резкие боли, отек, гиперемия и мокнутие кожи вокруг ногтя, образование пустул и эрозий. Возникают ограниченные гнойные воспаления, которые могут быть вызваны как кандидозом, так и бактериальной инфекцией.
Для дифференциальной диагностики паронихии врачам может потребоваться проведение лабораторных исследований. Часто при паронихии применяется тридерм, который помогает выявить вид возбудителя заболевания. Также может быть назначена суточная бактериологическая культура, чтобы определить чувствительность возбудителя к антибиотикам.
Основным методом диагностики является визуальное осмотрение пораженной области кожи. Врачи обращают внимание на наличие отека, гиперемии, пустул, эрозий, мокнутия и чешуйки. Также проводится осмотр ногтевого ложа и преддверия, так как некоторые виды паронихии могут быть связаны с воспалением ногтевого ложа или преддверия.
При диагностике паронихии врачи исключают другие заболевания кожи, которые могут иметь похожие симптомы, например, фульминантную кандидозную паронихию, хронический кандидоз ногтей или межъягодичную экзему.
Для лечения паронихии можно использовать местные препараты, например, раствор йода или фурацилина, а также антимикотические препараты. В случае инфицирования бактериальной инфекцией может потребоваться применение антибиотикотерапии. Также рекомендуется обработка пораженной области кожи антисептическим раствором и применение местного противовоспалительного средства, например, вазелина.
Лечение паронихии
Лечение паронихии основывается на причине ее возникновения и форме заболевания. В большинстве случаев паронихия требует комплексного подхода, включающего медикаментозное лечение, местные процедуры и соблюдение гигиенических мер.
При острых формах паронихии первоначально проводится лабораторная диагностика, чтобы определить возбудителя заболевания — грибы или бактерии. После этого назначается курс антибиотикотерапии или антимикотического лечения. Чаще всего применяются широкие спектры антибиотиков, такие как тридерм или руброфитии. В случае кандидозной паронихии, антимикотики будут эффективными.
Для ускорения излечения врачам рекомендуется использовать местные процедуры, такие как дренаж и лечение валиками. Для этого между ногтем и кожей области паронихии помещаются специальные валики, которые способствуют оттоку гнойного содержимого. При грибковой паронихии может быть необходимо удаление пораженного ногтя.
Важным элементом лечения является гигиена рук и ногтей. При лабораторных подтвержденных результатах инородное тело в виде грибков или бактерий, исследователи приводятся к алиментарным факторам, таким как питание слабо гормонами и антибиотиками.
Для предупреждения рецидивов паронихии, необходимо избегать контакта с возможными источниками инфекции, такими как постельные принадлежности, предметы личной гигиены и паховобедренные области. Также следует избегать травмы ногтей и кожи, правильно обрезать ногти и регулярно мазать кожу вокруг ногтей увлажняющими средствами.
Профилактика паронихии
Для предотвращения возникновения кандидозной паронихии рекомендуется соблюдать следующие меры предосторожности:
Гигиена стопы и ногтей
- Регулярно мойте и сушите стопы, особенно между пальцами.
- Обрезайте ногти прямо, избегая слишком короткого обрезания.
- Избегайте травмирования ногтей и кожи вокруг них.
- Используйте индивидуальные предметы личной гигиены для ногтей и стоп, чтобы избежать передачи инфекции.
Избегание контакта с возбудителем
- Избегайте контакта с грибковыми возбудителями, особенно в общественных местах, таких как бассейны, душевые и раздевалки. Носите сандалии или специальную обувь в таких местах.
- Не носите обувь, которая вызывает давление на ногти или стопы.
Укрепление иммунитета
- Поддерживайте здоровый образ жизни, включая правильное питание, физическую активность и достаточный отдых.
- Избегайте стрессовых ситуаций, которые могут ослабить иммунную систему.
При наличии факторов риска, таких как диабет или нарушения микроциркуляции крови в конечностях, рекомендуется периодически обследоваться и проводить профилактическое лечение с применением антифунгальных препаратов широкого спектра действия.
Выводы
Признаки кандидозной паронихии включают воспаление, покраснение, мокнутие и болезненность в области ногтевой пластины. Диагностика этого заболевания основывается на клинических симптомах и лабораторных исследованиях.
Лечение кандидозной паронихии включает противогрибковые средства, такие как местное применение антимикотиков и антисептических растворов. Профилактика заключается в соблюдении гигиены, использовании средств защиты и избегании травматических воздействий на ногти и кожу около них.
В последние годы наблюдается увеличение числа случаев кандидозной паронихии, особенно у детей и лиц с ослабленной иммунной системой. Это связано с увеличением распространения грибков и изменением образа жизни, например, в связи с постельными заболеваниями и увеличением числа людей, проводящих больше времени в закрытых помещениях.
Профилактика кандидозной паронихии включает соблюдение гигиены, использование противогрибковых средств и избегание травматических воздействий на ногти и кожу около них. Также рекомендуется проводить профилактическое лечение противогрибковыми средствами, особенно при наличии факторов риска.
Выводы по данной теме позволяют сделать следующие заключения:
- Кандидозная паронихия — это грибковое заболевание, которое может возникать у людей различного возраста и иметь различные причины.
- Симптомы кандидозной паронихии могут включать воспаление, покраснение, мокнутие и болезненность в области ногтевой пластины.
- Диагностика кандидозной паронихии основывается на клинических признаках и лабораторных исследованиях.
- Лечение кандидозной паронихии включает применение противогрибковых средств и антисептических растворов.
- Профилактика кандидозной паронихии включает соблюдение гигиены, использование противогрибковых средств и избегание травматических воздействий на ногти и кожу около них.
- Паронихия: симптомы, причины и методы лечения.
- Как лечить кандидоз ногтей: эффективные методы и средства.
- Панариций паронихия: симптомы, причины и эффективное лечение.
- Кандидоз кожи и ногтей: симптомы, причины и методы лечения.
- Как классифицируется кандидозный эзофагит по методу Kodsi?.
- Кандидозный грибковый цистит: причины, симптомы, диагностика и лечение.