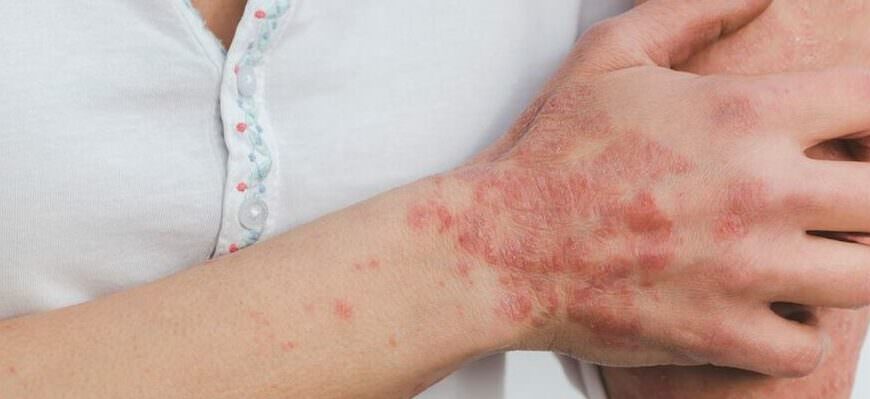
Паразитарные болезни кожи являются распространенным заболеванием, которое характерно для многих стран. Они вызываются различными паразитами, такими как грибки, вши, клещи и другие. Поражение кожи может проявляться в разных формах, от сухих пятен до интенсивно зудящих высыпаний.
Одним из наиболее распространенных видов паразитарных болезней кожи является грибковое поражение. Грибки могут поражать различные области кожи, включая волосистую часть головы, ногти и стопы. Симптомы грибковых инфекций варьируются в зависимости от их места локализации, но общими признаками являются зуд, покраснение и шелушение кожи, а также образование ссадин и трещин.
Для диагностики грибковой инфекции могут проводиться различные исследования, такие как микроскопический осмотр соскобов с пораженной кожи или ногтей, а также культуральное исследование для выявления конкретного грибка. После постановки диагноза назначаются соответствующие средства для лечения, такие как антимикотические крема или растворы, которыми обрабатывают пораженные участки кожи или ногти.
В лечении грибковых инфекций кожи и ногтей широко используются такие средства, как Дактарин и Натамицин. Они проявляют действие против грибков и помогают избавиться от патологии. При лечении кожных поражений Дактарин может наноситься на пораженные участки кожи несколько раз в день, а Натамицин применяется в виде крема или раствора для обработки ногтей.
В заключение, паразитарные болезни кожи являются распространенным заболеванием, которое может проявляться в различных формах и иметь разнообразные симптомы. Для точной диагностики и выбора соответствующего лечения необходимо обратиться к врачу-дерматологу. Своевременное и правильное лечение поможет избавиться от паразитарных инфекций кожи и вернуть ей здоровый и ухоженный вид.
- Паразитарные болезни кожи: что это?
- Что такое паразитарные болезни кожи?
- Симптомы паразитарных болезней кожи
- Диагностика и лечение паразитарных болезней кожи
- Симптомы паразитарных болезней кожи
- Диагностика паразитарных болезней кожи
- Клинические проявления
- Лабораторная диагностика
- Лечение паразитарных болезней кожи
- Профилактические меры
- Лечение паразитарных болезней кожи
- Симптомы чесотки
- Диагностика чесотки
- Лечение чесотки
- Лечение чесотки
- Патогенетическая терапия
- Симптоматическая терапия
- Симптомы педикулеза
- Диагностика педикулеза
- Визуальный осмотр
- Микроскопическое исследование материала
- Лечение педикулеза
- Симптомы демодекоза
- Диагностика демодекоза
- Лечение демодекоза
- Современные методы лечения демодекоза:
- Поверхностные грибковые заболевания кожи:
- Симптомы лишая
- Диагностика симптомов лишая
- Лечение симптомов лишая
- Диагностика лишая
- Микроскопия
- Культуральные исследования
- Лечение лишая
- Симптомы гнидоза
- 1. Поражение кожи и слизистых оболочек
- 2. Гниды и насекомые
- 3. Нарушение состояния кожи и волос
- Диагностика гнидоза
- Лечение гнидоза
- Клинические признаки гнидоза
- Лечение гнидоза
- Симптомы микоза
- Лишай
- Трихофития
- Диагностика микоза
- Лечение микоза
- Диагностика микоза
- Лечение микоза
- Профилактика микоза
- Симптомы оводней
- Лечение оводни
- Народные средства и профилактика
- Диагностика оводней
- Клиническая диагностика
- Лабораторная диагностика
- Дифференциальная диагностика
- Лечение оводней
- Диагностика и лечение оводней
- Профилактика оводней
- Симптомы пухлиноза
- Симптомы на коже
- Симптомы на ногтях
- Диагностика пухлиноза
- Лечение пухлиноза
- Симптомы саркоптоза
- Диагностика саркоптоза
Паразитарные болезни кожи: что это?
Что такое паразитарные болезни кожи?
Паразитарные болезни кожи вызываются различными видами паразитов, такими как грибки, вирусы, клещи и другие микроорганизмы. Они могут поражать кожу человека и вызывать различные симптомы, такие как зуд, высыпания, покраснения и даже язвы.
Одним из наиболее распространенных типов паразитарных болезней кожи является грибковая инфекция, или микоз. Она может поражать различные участки кожи и оболочки, приводя к образованию покраснений, трещин, шелушения и зуда.
Другим распространенным типом паразитарных болезней кожи является лишай. Он вызывается вирусом, который поражает кожу человека и проявляется в виде высыпаний, покраснений и шелушения. Лишай может передаваться от человека к человеку или от животных к человеку.
Симптомы паразитарных болезней кожи
Симптомы паразитарных болезней кожи могут варьировать в зависимости от типа заболевания и места поражения. Однако чаще всего они включают:
- Зуд
- Высыпания и покраснения
- Шелушение и трещины
- Язвы и абсцессы
Симптомы паразитарных болезней кожи могут быть очень неприятными и мешать обычной жизни человека. Поэтому важно своевременно обратиться к врачу для диагностики и лечения.
Диагностика и лечение паразитарных болезней кожи
Диагностика паразитарных болезней кожи обычно включает осмотр пациента врачом-дерматологом и проведение дополнительных исследований. К таким исследованиям может относиться микроскопия отрубевидного слоя кожи, анализ крови или биопсия пораженной области.
Лечение паразитарных болезней кожи зависит от типа заболевания и степени его развития. Обычно используются местные препараты, такие как кремы, мази, спреи или растворы для нанесения на пораженные участки кожи. В некоторых случаях может потребоваться системная терапия, включающая прием препаратов внутрь или инъекции.
Некоторые из наиболее часто используемых препаратов для лечения паразитарных болезней кожи включают:
- Тридерм
- Бензилбензоат
- Натамицин
- Тербинафин
Лечение паразитарных болезней кожи должно быть назначено врачом-дерматологом на основе результатов диагностики и с учетом индивидуальных особенностей пациента.
Вывод: паразитарные болезни кожи — это группа заболеваний, вызванных паразитами, которые поражают кожу человека. Они проявляются различными симптомами, такими как зуд, высыпания и покраснения. Диагностика паразитарных болезней кожи включает осмотр и дополнительные исследования. Лечение основывается на использовании местных и системных препаратов, назначаемых врачом-дерматологом.
Симптомы паразитарных болезней кожи
Паразитарные болезни кожи могут проявляться различными симптомами, которые зависят от типа паразита и места поражения. Однако, существуют общие признаки, которые помогают определить наличие паразитарной инфекции.
Один из основных симптомов паразитарных болезней кожи — наличие высыпаний и покраснений на коже. Это могут быть массой мелких пятен или пузырьков, которые быстро растут и превращаются в круглые или овальные очаги поражения. Высыпания могут иметь отрубевидный характер и сопровождаются зудом, жжением или болезненностью.
При некоторых паразитарных инфекциях, таких как лишай, на коже могут появляться кольца или полуокружности с ярко выраженными границами. Эти образования могут быть отдельными или объединяться в большие очаги поражения.
Появление паразитарных болезней кожи часто сопровождается изменениями ногтей и волос. На ногтях могут появиться белые или желтые пятна, измениться форма или структура. Волосы также могут изменить свою структуру, стать ломкими и выпадать в большом количестве.
У детей паразитарные болезни кожи могут проявляться в виде зуда в области ануса или гениталий. В этом случае, необходимо обратить внимание на наличие педикулеза или остриц.
При кандидозе кожи, проявления могут быть разнообразными — от мелких пятен до обильных высыпаний на коже. Также, часто кожа становится сухой и шелушащейся.
Для диагностики паразитарных болезней кожи необходимо проводить осмотр кожных покровов и, при необходимости, проводить лабораторные исследования. Лечение паразитарных болезней кожи зависит от вида паразита и может включать как местное, так и системное лечение.
Местное лечение обычно включает применение специальных препаратов в виде мазей, кремов, спреев или растворов. Также, могут назначаться протирания кожи специальными растворами или применение компрессов с лекарственными средствами.
Системное лечение паразитарных болезней кожи проводится при наличии системных поражений органов и тканей. В этом случае, применяются препараты в виде таблеток или инъекций.
Помимо лечения, важным моментом при паразитарных болезнях кожи является профилактика. Для этого необходимо соблюдать правила гигиены, регулярно принимать душ, следить за чистотой кожи и волос. Также, важно избегать контакта с зараженными предметами и поверхностями, а также использовать индивидуальные средства гигиены.
В случае подозрения на паразитарную болезнь кожи, необходимо обратиться к врачу-дерматологу, который проведет необходимое обследование и назначит соответствующее лечение.
Диагностика паразитарных болезней кожи
Клинические проявления
При подозрении на паразитарные болезни кожи врач обращает внимание на характерные симптомы и признаки. К таким симптомам относятся:
- Зуд и жжение на коже
- Появление покраснения, сыпи или высыпаний
- Образование пузырьков или складок на коже
- Шелушение и потеря эластичности кожи
- Изменения внешнего вида ногтей, волос или кожных покровов
Основываясь на клинических проявлениях, врач может предположить наличие паразитарной болезни кожи и назначить дополнительные исследования для подтверждения диагноза.
Лабораторная диагностика
Для подтверждения диагноза паразитарных болезней кожи обычно используют следующие лабораторные методы:
- Микроскопическое исследование кожных страданий
- Метод ПЦР для обнаружения ДНК возбудителей
- Культуральное посевание возбудителей на специальных средах
- Биопсия кожи для исследования тканевых изменений
Лабораторные исследования позволяют точно определить возбудителя паразитарной болезни кожи и выбрать эффективное лечение.
Лечение паразитарных болезней кожи
Лечение паразитарных болезней кожи может проводиться как местными, так и системными средствами. В зависимости от вида патологии и ее тяжести, назначаются различные препараты.
Для лечения грибковых инфекций кожи часто применяются противогрибковые кремы, мази или растворы, содержащие активное вещество тербинафин или форкан. Они наносятся на пораженные участки кожи или ногтей одиночно или в сочетании с другими лекарственными средствами.
В случае заболевания вшами или клещами, применяются специальные средства для обработки волос или кожи. Они уничтожают паразитов и помогают предотвратить их повторное появление.
Обратите внимание, что самолечение может затягивать процесс лечения и приводить к развитию осложнений. Поэтому в случае наличия симптомов паразитарной болезни кожи, важно обратиться за медицинской помощью и следовать рекомендациям врача.
Профилактические меры
Для предотвращения возникновения паразитарных болезней кожи рекомендуется соблюдать следующие меры:
- Избегать контакта с зараженными животными или людьми
- Регулярно ухаживать за кожей и волосами
- Соблюдать правила личной гигиены
- Использовать индивидуальные средства гигиены и предметы повседневного пользования
При необходимости, проводить профилактическое лечение или обработку окружающей среды, особенно в случае возникновения эпидемии или близкого контакта с зараженными.
Лечение паразитарных болезней кожи
Лечение паразитарных болезней кожи требует комплексного подхода и включает в себя применение различных лекарственных препаратов и процедур.
В случае поражения кожи грибком, особенно если заболевание связано с фолликулами волос, рекомендуется использование антимикотиков. Местное лечение может включать применение кремов, мазей и растворов, содержащих противогрибковые препараты, такие как «Тридерм» или «Микозорал». Также могут применяться системные антимикотики, назначаемые внутрь.
При обнаружении волосистого микоза, вызванного грибком Microsporum canis или Microsporum verrucosum, рекомендуется проведение местного лечения. Важно удалить зараженные волосы с помощью раздавливания или протирания. Также можно использовать мазь или раствор, содержащий противогрибковые препараты.
При поражении кожи клещом лечение может включать применение местных противопаразитарных средств, таких как мазь или раствор с перметрином. Также могут назначаться системные препараты.
Для точной диагностики паразитарных болезней кожи может потребоваться проведение культуральных исследований и микроскопического исследования материала, взятого с пораженных участков кожи.
При лечении паразитарных болезней кожи необходимо обращать внимание на патогенетическую терапию, которая направлена на устранение причин и механизмов возникновения заболевания. Также важно проводить профилактику повторных инфекций и следовать правилам гигиены.
Народная медицина также может предложить средства для лечения паразитарных болезней кожи, но их эффективность и безопасность не имеют научного подтверждения, поэтому использование таких средств следует согласовывать с врачом.
Симптомы чесотки
При чесотке зуд часто усиливается ночью, что может мешать нормальному сну. Высыпания могут быть мелкими пузырьками, папулами или пустулами. Особенно часто поражаются между пальцами, на запястьях и локтях, в области подмышек и на животе. Также могут быть задействованы кисти рук и стопы.
При клиническом осмотре можно обнаружить следующие признаки чесотки: наличие характерных патологических складок, отрубевидного рогового покрова, покрытого выделениями от чесоточного клеща. В некоторых случаях могут наблюдаться покраснение и воспаление кожи вокруг поражений.
Для диагностики чесотки проводится микологическое исследование материала с поражений кожи. В результате исследования могут быть обнаружены личинки и яйца чесоточного клеща. Также может быть назначена патогенетическая терапия с применением препаратов широкого спектра действия. Как правило, для лечения чесотки применяются местные препараты в виде мазей или кремов, содержащих противогрибковые компоненты, такие как гризеофульвин, тербинафин или натамицин.
Лечение чесотки должно быть комплексным и включать обработку не только пораженных участков кожи, но и всего тела. Кроме того, проводится профилактическая обработка одежды, постельного белья и предметов личной гигиены. При наличии системных проявлений инфекции может быть назначен системный препарат для лечения чесотки.
Важно помнить, что правильно подобранный и своевременно начатый treatment чесотки позволяет избежать осложнений и быстро избавиться от неприятных симптомов.
Диагностика чесотки
Для диагностики чесотки используется микроскопическое исследование кожного материала. При помощи микроскопии можно обнаружить наличие паразита — чесоточного клеща. Кроме того, проводятся культуральные исследования для выявления грибкового возбудителя.
Для подтверждения диагноза чесотки врач может также назначить общий анализ крови, который поможет оценить общий воспалительный процесс в организме.
Лечение чесотки
Лечение чесотки основывается на применении специальных препаратов, например, бензилбензоата или тербинафина. Эти препараты обладают активностью против паразитов и грибков, которые вызывают данное заболевание.
Для наружной терапии чесотки используются препараты в виде крема или мази, которые наносятся на пораженные области кожи. Также могут применяться специальные лосьоны или растворы для обработки волосистой части головы.
При чесотке ногтей и детских формах чесотки может потребоваться лечение внутрь. Для этого используются системные антипаразитарные препараты, которые назначаются врачом.
Важным аспектом в лечении чесотки является проведение патогенетической терапии. Это включает в себя лечение сопутствующих инфекционных и грибковых заболеваний, которые могут сопровождать чесотку.
При лечении чесотки также необходимо обратить внимание на санитарно-гигиенические меры. Все белье, одежда и постельное белье должны быть тщательно выстираны и проглажены горячим утюгом. Предметы личной гигиены, такие как расчески и щетки, следует обрабатывать кипятком или специальными дезинфицирующими средствами.
Лечение чесотки
Патогенетическая терапия
В лечении чесотки применяются различные средства, в зависимости от типа и степени развития заболевания. Для лечения поверхностной формы чесотки обычно используются антисептические растворы и мази, такие как бензилбензоат или перметрин. Эти средства помогают уничтожить паразитов и предотвратить их размножение на коже.
В случаях, когда чесотка стала системным заболеванием, требуется более интенсивная терапия. В таких случаях могут применяться системные препараты, такие как ивермектин. Этот препарат позволяет эффективно бороться с паразитами внутри организма и предотвращать их дальнейшее размножение.
Симптоматическая терапия
Помимо прямого воздействия на возбудителей чесотки, важно облегчить симптомы и ослабить зуд. Для этого могут применяться средства для снятия зуда, такие как антигистаминные препараты. Они помогают уменьшить зуд и предотвратить развитие дополнительных кожных патологий, таких как дерматит или розацеа.
Также важно проводить гигиенические процедуры для предотвращения повторной инфекции. Это включает регулярное мытье рук, чистку и дезинфекцию одежды и постельного белья, а также регулярное проветривание и уборку помещений.
Некоторые формы чесотки могут быть осложнены развитием микозов, таких как микроциркуляция или дерматофития. В таких случаях может потребоваться дополнительное лечение антимикотиками для уничтожения грибков и предотвращения их распространения на другие участки тела.
Лечение чесотки у детей требует особого внимания и наблюдения со стороны врача. Важно выбрать подходящие средства и дозировку, чтобы минимизировать риск побочных эффектов и обеспечить эффективность терапии.
В целом, успешное лечение чесотки зависит от своевременной диагностики и назначения подходящих средств для уничтожения возбудителей и облегчения симптомов. Важно проводить полную терапию и следить за состоянием пациента на протяжении всего лечения, чтобы предотвратить рецидивы и осложнения.
Симптомы педикулеза
Одним из основных симптомов педикулеза является зуд. Он возникает из-за активности вшей, которые питаются кровью человека. Зуд может быть очень интенсивным и приводить к появлению ссадин и царапин на коже.
Другим симптомом педикулеза может быть наличие гнид, которые являются яйцами вшей. Гниды обычно прикрепляются к волосам или шерсти и имеют белый или серый цвет. Они могут быть видны невооруженным глазом или обнаруживаться при помощи микроскопии.
При поражении вшами волосистой части головы, на коже могут появляться покраснения, шелушения и участки сыпи. Возможно также образование корочек и язв на коже. В случае поражения вшами других участков тела, симптомы могут быть подобными – зуд, покраснения и сыпь.
Педикулез может быть осложнен грибковыми инфекциями, такими как трихофития или микозы ногтей. При этом на коже могут появляться патологические изменения, такие как складки, шелушения и выделения. Кожные оболочки могут покрываться гнидами и вшами.
Для диагностики педикулеза врач может осмотреть кожу и волосы, а также провести микроскопическое исследование ссадин и волос. Лечение педикулеза обычно включает использование специальных препаратов в виде шампуней, спреев или мазей, которые содержат фунгицидные или другие активные компоненты, эффективные против вшей и гнид. Также может потребоваться лечение грибковых инфекций и профилактика повторных инфекций.
Народные методы лечения педикулеза также могут быть использованы в комплексной терапии. Однако их эффективность зависит от конкретной ситуации, и в некоторых случаях они могут быть неэффективными.
Диагностика педикулеза
Визуальный осмотр
Врач осматривает пораженные участки кожи, чтобы обнаружить вши и их яйца. При педикулезе головы можно заметить вши или их яйца на волосах, особенно ближе к корням. Вши могут также обнаруживаться на одежде, постельном белье или других предметах. При педикулезе тела и паха, вши обычно обитают в складках одежды.
Микроскопическое исследование материала
Для более точной диагностики педикулеза проводится микроскопическое исследование материала, собранного с пораженных участков кожи или волос. Для этого берется небольшое количество материала и изучается под микроскопом. При педикулезе головы обычно обнаруживаются вши и их яйца, а при педикулезе тела и паха — только вши.
Диагностика педикулеза также может включать проведение клинических исследований для выявления других паразитарных заболеваний кожи, таких как лишай, рубромикоз и микроспория. При этих заболеваниях характерно наличие разных видов грибов на коже, волосах или ногтях.
При подозрении на педикулез необходимо проводить дифференциальную диагностику с другими кожными заболеваниями, вызывающими зуд и гиперемию кожи. Например, некоторые виды лишая и онихомикоз могут вызывать схожие симптомы. Для этого могут использоваться различные методы исследования, включая микроскопическое исследование материала и проведение клинических анализов.
Таким образом, диагностика педикулеза включает визуальный осмотр пораженных участков кожи и микроскопическое исследование материала. Кроме того, при необходимости может проводиться дифференциальная диагностика с другими паразитарными и грибковыми заболеваниями кожи. После диагностики назначается соответствующее лечение, которое может включать применение специальных препаратов и соблюдение определенного режима.
Лечение педикулеза
Педикулез часто передается от человека к человеку через прямой контакт или при использовании общих предметов, таких как расчески, шапки или одежда. У детей в школе и детских садах риск заражения педикулезом выше.
Симптомы педикулеза включают зуд, красные пятна на коже, появление гнид или вшей в волосах или на одежде. Если педикулез не лечится, он может вызвать различные патологические состояния кожи, включая вторичные инфекции.
Лечение педикулеза включает использование специальных препаратов против вшей и гнид. Эти препараты обычно содержат инсектициды, которые убивают вши и гниды. Важно следовать инструкциям по применению и обработать все пораженные участки кожи и волосы.
Помимо лечения вши, также необходимо обработать одежду, постельное белье и другие предметы, которые могут быть заражены. Это можно сделать, стирнув их при высокой температуре или обработав специальными средствами против вшей.
При осложнениях педикулеза, таких как вторичные инфекции или патологии кожи, может потребоваться дополнительная терапия, включая применение противогрибковых средств или противовоспалительных кремов.
Важно помнить, что педикулез может повторно возникнуть, поэтому необходимо соблюдать гигиену и принимать меры предосторожности, чтобы избежать повторной инфекции.
Симптомы демодекоза
Поверхностные поражения кожи лица при демодекозе проявляются в виде покраснения и шелушения кожи, появления папул и пустул. В случае развития глубоких поражений, возникают узлы и кисты, которые могут вызывать болезненные ощущения. При демодекозе в области глаз могут возникать конъюнктивиты, блефариты и другие воспалительные процессы глазных оболочек.
На коже кистей рук симптомы демодекоза проявляются в виде покраснения, шелушения и появления пузырьков. В случае раздавливания пузырьков, из них может выделяться жидкость с мокнутием, что способствует развитию вторичной инфекции.
Демодекоз может протекать в форме лишь легких, поверхностных поражений кожи, а также в виде глубоких и обширных поражений с образованием рубцов.
Для диагностики демодекоза проводятся ссадины или посевы пораженных участков кожи. При обнаружении клещей рекомендуется провести лечение, которое может включать применение различных препаратов. Наиболее часто используется мазь бензилбензоата, которая наносится на пораженную область кожи. Для лечения грибковых инфекций могут применяться препараты, содержащие гризеофульвин.
Профилактика демодекоза включает соблюдение гигиенического режима, уход за кожей лица и кистей рук. В случае появления симптомов заболевания рекомендуется обратиться к врачу для назначения соответствующего лечения.
Диагностика демодекоза
Для диагностики демодекоза важно обратить внимание на следующие симптомы: наличие постоянного зуда, покраснение кожи, появление волос и отрубевидного массы на гладкой коже, а также возможное появление абсцессов.
Для выявления возбудителя демодекоза, клеща Demodex folliculorum, проводятся различные лабораторные исследования. Врачи из области дерматологии и микологии назначаются для проведения микроскопического исследования соскобов с пораженных участков кожи.
Также для диагностики демодекоза могут использоваться методы микологического исследования, которые позволяют выявить грибковые инфекции, такие как микроциты, рубромикоз и микроспория.
При диагностировании демодекоза важно обратить внимание на клиническое проявление заболевания и провести правильное лечение. Для этого рекомендуется обратить внимание на следующие аспекты:
- Проведение микроскопического исследования соскобов с пораженных участков кожи для выявления клеща Demodex folliculorum;
- Микологическое исследование для выявления возможных грибковых инфекций;
- Проведение обработки пораженных участков кожи с использованием препаратов, таких как микозолон, тербинафин или дактарин;
- При неэффективности лечения или наличии осложнений может потребоваться хирургическое вмешательство.
Таким образом, диагностика демодекоза требует внимания к клиническим проявлениям заболевания, а также проведения различных лабораторных исследований для выявления возбудителя и патогенетическая терапия в процессе лечения.
Лечение демодекоза
Одним из наиболее эффективных препаратов для лечения демодекоза является бензилбензоат. Он обладает противопаразитарным действием и может быть назначен как местно, так и системно, в зависимости от формы и степени развития заболевания. При местном применении бензилбензоат наносится на пораженные участки кожи один или два раза в день. При системном применении препарат принимается внутрь в виде таблеток или инъекций.
Для лечения демодекоза также могут применяться другие лекарственные препараты, такие как метронидазол, ивермектин, азелаиновая кислота и другие. Выбор препарата зависит от формы и степени развития заболевания, а также от индивидуальных особенностей пациента.
Однако, помимо лекарственных препаратов, важную роль в лечении демодекоза играют также и профилактические меры. Например, пациентам рекомендуется соблюдать правила гигиены, регулярно удалять макияж и эпилировать волосы, особенно на лице. Также рекомендуется избегать переохлаждения и перегревания организма, а также избегать стрессовых ситуаций.
При демодекозе часто возникают осложнения в виде развития вторичной инфекции, такой как кандидоз или бактериальная инфекция. В таких случаях проводится соответствующее лечение, направленное на устранение возбудителя инфекции и подавление ее развития.
Для диагностики демодекоза могут использоваться различные методы, включая микроскопическое исследование мазков с пораженных участков кожи, микроскопию выделений клещей с помощью люминесцентной микроскопии, а также анализы на наличие грибков и бактерий. Правильное определение диагноза является основой для правильного лечения заболевания.
Современные методы лечения демодекоза:
1. Крема и мази с противопаразитарным действием, такие как бензилбензоат, метронидазол и другие.
2. Системное лечение, включая прием таблеток или инъекций с препаратами, такими как ивермектин.
3. Профилактические меры, включающие соблюдение правил гигиены, эпиляцию волос и избегание стрессовых ситуаций.
Поверхностные грибковые заболевания кожи:
Другими паразитарными заболеваниями, поражающими кожу человека, являются поверхностные грибковые инфекции. Они вызываются различными видами грибков и могут проявляться в виде шелушения, зуда, покраснения и мокнутия кожи.
Лечение поверхностных грибковых заболеваний также зависит от типа грибка и степени его развития. Для лечения грибковых инфекций могут применяться антимикотические крема, мази и растворы, такие как кетоконазол, миконазол и другие. Кроме того, в некоторых случаях может потребоваться системное лечение антимикотическими препаратами.
Важно отметить, что самолечение грибковых заболеваний может привести к неправильному выбору лекарственного препарата и усугублению заболевания. Поэтому рекомендуется обратиться к врачу-дерматологу для правильного постановки диагноза и назначения соответствующей терапии.
Симптомы лишая
Одним из наиболее распространенных видов лишая является трихофития – грибковая инфекция кожного покрова и волос, вызванная организмами рода Trichophyton. При трихофитии на коже появляются пятна различных размеров, с затягивающимися волосами в центре. Их количество и форма могут быть разными. Трихофитии встречаются чаще всего у детей и могут привести к фолликулярно-узловой форме с мокнутием и образованием корок.
Другим распространенным видом лишая является розацеа – кожное заболевание, вызванное организмами рода Malassezia. При розацее на коже появляются красные пятна, которые могут затем покрыться мелкими чешуйками. Они обычно встречаются на лице, шее и верхней части груди.
Кроме того, симптомы лишая могут проявляться в виде зуда, покраснений, шелушения, опухания, волдырей, трещин, язв и других изменений на коже. В некоторых случаях могут быть затронуты и другие органы, такие как ногти или волосы.
Диагностика симптомов лишая
Для диагностики симптомов лишая обычно проводится визуальный осмотр пораженных участков кожи. В некоторых случаях может потребоваться взятие образцов кожи для микроскопии или посева, чтобы определить тип патогена и подобрать правильное лечение.
Лечение симптомов лишая
Лечение симптомов лишая может включать использование антимикотиков – препаратов, которые уничтожают грибки. Для этого могут применяться различные формы лекарств, такие как крема, спреи или препараты для внутреннего приема. Также могут использоваться народные средства, которые имеют полезные свойства при лечении грибковых инфекций.
Обратите внимание, что самолечение может быть опасным и привести к неправильному диагнозу и лечению. При появлении симптомов лишая, обратитесь к врачу для получения профессиональной консультации и назначения эффективного лечения.
Диагностика лишая
Диагностика лишая основывается на клинических проявлениях и лабораторных исследованиях. Для постановки диагноза врачи проводят осмотр больного, изучая симптомы и нарушения кожи.
Врачи могут обнаружить следующие признаки поражений кожи:
- Покраснение кожи;
- Шелушение;
- Пятна на коже;
- Высыпания;
- Зуд;
- Образование корочек и трещин.
Для подтверждения диагноза и определения патологии врачи могут использовать следующие методы:
Микроскопия
При микроскопии врачи исследуют чешуйки кожи, волосы или ногти под микроскопом. Это позволяет выявить наличие грибковых или паразитарных организмов.
Культуральные исследования
Для более точной диагностики врачи могут провести культуральные исследования, при которых берется материал с пораженной кожи или ногтей и сеется на специальные питательные среды. Это помогает вырастить и идентифицировать возбудителя заболевания.
Также врачи могут применять другие методы диагностики, такие как проведение биопсии, анализ крови или использование различных диагностических тестов. После постановки диагноза врачи назначают лечение, которое может включать применение препаратов, мазей или народных средств.
Важно отметить, что диагностика лишая должна проводиться только опытным врачом-дерматологом или инфекционным специалистом. Самолечение лишая может привести к осложнениям и неправильному лечению, поэтому в случае подозрений на данную патологию необходимо обратиться в клинику.
Лечение лишая
В зависимости от вида лишая и степени его развития, может применяться различное лечение. Для диагностики клинического вида лишая у пациента проводится осмотр кожных покровов и сбор анамнеза. Кроме того, могут быть назначены дополнительные исследования, такие как микроскопическое исследование, посев на питательные среды и лабораторные тесты.
При лечении лишая рубромикоза часто применяются противогрибковые средства, такие как дактарин или раствор йода. Эти средства наносятся на пораженные участки кожи один или два раза в день. Важно обратить внимание на гигиену, чтобы предотвратить повторное заражение.
Лечение микроспории может включать применение противогрибковых препаратов, таких как гризеофульвин или тербинафин. В некоторых случаях может быть необходимо использование антибиотиков для лечения абсцессов или других осложнений.
При лечении дерматофитии, шелушение и зуд могут быть сняты с помощью противогрибковых кремов или мазей. Если отмечается эритематозно-сквамозная форма дерматофитии, могут быть назначены системные противогрибковые препараты.
Для профилактики возникновения и развития лишая важно соблюдать правила гигиены, не использовать личные вещи или одежду зараженного человека, избегать контакта с больными животными и подвергаться регулярным обследованиям у врача.
Вывод: лечение лишая варьируется в зависимости от его вида и степени развития. Противогрибковые средства и антибиотики могут применяться для устранения симптомов и уничтожения возбудителя. Важно соблюдать правила гигиены и профилактики, чтобы предотвратить повторное заражение.
Симптомы гнидоза
Появление гнидоза на коже человека сопровождается следующими характерными симптомами:
1. Поражение кожи и слизистых оболочек
Гнидоз может поражать различные участки кожи, включая складки, подошвы ногтей, роговую часть волос. На пораженных участках кожи появляются маленькие пятнышка, покрывающиеся серебристыми чешуйками. Возможно появление зуда и покраснения.
2. Гниды и насекомые
Одним из характерных симптомов гнидоза является наличие гнид — это овальные, быстрорастущие образования, которые покрываются белыми чешуйками. Гниды могут быть обнаружены как на коже, так и на волосах. Иногда на гнидах можно обнаружить насекомых, которые являются носителями грибка.
3. Нарушение состояния кожи и волос
При гнидозе наблюдается изменение состояния кожи и волос. Кожа становится сухой, шелушащейся, а волосы — ломкими и безжизненными.
Для диагностики гнидоза врачи микологии проводят осмотр пораженных участков кожи и волос, а также могут назначить лабораторные исследования, такие как посев на грибок. Это позволяет установить вид грибка и определить наиболее эффективный метод лечения.
Лечение гнидоза может проводиться с помощью лекарственных препаратов, таких как антимикотики. При неэффективности лекарственной терапии возможно использование народных средств, таких как раствор натамицина. Важно помнить, что самолечение может привести к осложнениям и усугублению заболевания, поэтому перед началом лечения рекомендуется проконсультироваться с врачом.
Вывод: гнидоз — это паразитарное заболевание кожи, вызываемое грибом Malassezia. Симптомы гнидоза включают поражения кожи и слизистых оболочек, наличие гнид и насекомых, а также нарушение состояния кожи и волос. Для диагностики гнидоза проводится осмотр и дополнительные лабораторные исследования. Лечение гнидоза проводится с помощью антимикотиков и других лекарственных препаратов.
Диагностика гнидоза
При клиническом обследовании обращают внимание на следующие симптомы:
- Наличие зуда и раздражения кожи;
- Появление высыпаний, пузырьков и корочек на коже;
- Локализация высыпаний на покровах тела, волосах и стопах;
- Наличие розецеа — красноватых пятен на коже;
- Образование гнид — небольших белых точек, которые прикрепляются к волосам и покрываются роговым слоем.
Лабораторные исследования включают:
- Микроскопическое исследование гнид, которые смазывают с кожи;
- Изучение клинического материала на наличие клещей с помощью люминесцентной медицины;
- Исследование результатов испражнений клещей;
- Проведение бактериологического анализа для выявления возможного сопутствующего микоза.
Для диагностики гнидоза также может быть назначена дерматоскопия — исследование кожи с помощью специального прибора.
При обнаружении гнид и других признаков гнидоза назначается соответствующая терапия. В зависимости от степени поражения и причин заболевания могут назначаться препараты для наружного или системного применения. Часто применяются препараты с широким спектром действия против грибка и паразитов, такие как мицелий и центр. Терапия может включать применение препаратов в виде мази, геля или крема, которые наносятся на пораженные участки кожи.
Лечение гнидоза
При лечении гнидоза важно применять комплексный подход, который включает в себя клинические и лабораторные методы диагностики, а также профилактические и терапевтические меры.
Клинические признаки гнидоза
Основными симптомами гнидоза являются зуд, появление ссадин на коже и наличие гнид. Гниды часто обнаруживаются на волосах, особенно на голове, бровях и ресницах. Они выглядят как маленькие белые или желтые точки, прикрепленные к волосу.
В случае поражения стопы гнидами, на коже могут появиться покровы, ссадины или выделения. Также возможно развитие грибковых инфекций, таких как трихофития или рубромикоз.
Лечение гнидоза
При лечении гнидоза применяются различные методы, включая медикаментозную терапию и народные средства.
Медикаментозная терапия включает применение специальных мазей, растворов и жидкостей, которые помогают уничтожить гниды и предотвратить их повторное появление. Например, можно использовать мазь от гнид, которая содержит активные вещества, способные убить паразитов.
В некоторых случаях может потребоваться лечение грибковых инфекций, которые развиваются на фоне гнидоза. Для этого применяются противогрибковые препараты, такие как Форкан.
В отношении народных средств, они могут помочь в устранении зуда и снятии воспаления. Например, можно использовать горячий раствор соды для обработки пораженных участков кожи.
Лечение гнидоза зависит от формы и степени поражения. В некоторых случаях может потребоваться локальное удаление гнид, но это должно проводиться только под наблюдением специалиста.
Важно помнить, что самолечение гнидоза может привести к развитию осложнений и повторному заражению. Поэтому при появлении симптомов гнидоза необходимо обратиться к врачу для правильной диагностики и лечения.
Симптомы микоза
Лишай
Одним из наиболее распространенных видов микоза является лишай. При этом заболевании на коже появляются различные высыпания, которые могут иметь вид пятен, пузырей, корочек или шелушений. Лишай сопровождается сильной гиперемией (покраснением) кожи и интенсивным зудом.
Трихофития
Еще одной формой микоза, которого часто имеются пациенты, является трихофития. При этом заболевании происходит поражение волосяных фолликулов и кожи головы. Характерными признаками трихофитии являются образование пятен с заметной границей, гиперемия, воспаление, шелушение и ломкость волос.
Постоянное появление кандидоза на коже может говорить о наличии микоза. Причиной развития кандидоза является распространение грибковой инфекции на различные участки кожи. Симптомы кандидоза включают появление эритемы (покраснения) с ярко выраженными границами, макулов (пятен), папул (выпуклостей) и плоских плиток с характерным белесым налетом.
Для диагностики микозов используется такие методы, как осмотр кожи и ногтей, микроскопия, бактериологическое исследование. Важно установить точный диагноз, чтобы правильно подобрать лечение и предотвратить распространение инфекции.
Диагностика микоза
Клинические проявления микозов могут быть разнообразными. Некоторые виды микозов, такие как микроспория и рубромикоз, проявляются эритематозно-сквамозной патологией с фолликулярно-узловыми элементами. Другие виды микозов могут проявляться мокнутием, шелушением и затягиванием ран. Часто микозы могут быть связаны с наличием клещей, которые передают инфекцию от скота на человека.
Для диагностики микозов проводятся различные исследования. Клинические данные часто могут указывать на наличие микоза, однако для уточнения диагноза требуются лабораторные результаты. Для этого проводятся микологические исследования, включающие микроскопическое исследование кожной стружки и посев грибов.
На основании полученных результатов назначается терапия микозов. В современной медицине применяется широкий спектр препаратов для лечения микозов наружной и системной терапии. Однако, в некоторых случаях, народные методы лечения также могут быть эффективными.
Детские микозы требуют особого внимания и диагностики, так как они могут иметь свои особенности в клинической картине и требовать специфического лечения.
Таким образом, диагностика микозов является важным этапом в выявлении и лечении этих заболеваний. Для достижения точного диагноза необходимо проведение лабораторных исследований и анализа клинических данных. На основании полученных результатов назначается соответствующая терапия, применяются современные препараты, а также возможны народные методы лечения.
Лечение микоза
Диагностика микоза
Для правильного лечения микоза необходимо провести диагностику и определить вид грибка. Для этого используются различные методы, включая микроскопическое исследование, культуральный анализ и другие. По результатам диагностики назначается соответствующее лечение.
Лечение микоза
Лечение микоза может происходить как локально, так и системно. В зависимости от формы и места поражения, выбираются соответствующие препараты и методы лечения.
Локальное лечение микоза включает применение мазей, кремов и растворов, содержащих противогрибковые компоненты. Эти средства наносятся на пораженные участки кожи или ногтей и регулярно обрабатываются в течение нескольких недель.
Системное лечение микоза может быть назначено в случаях, когда микоз распространился на большие участки кожи или ногтей, а также в случаях хронических и рецидивирующих форм заболевания. В таких случаях препараты противогрибкового действия принимаются внутрь в течение определенного периода времени.
Профилактика микоза
Для профилактики возникновения микоза рекомендуется соблюдать следующие полезные советы:
- Соблюдать личную гигиену, регулярно мыть и сушить кожу;
- Избегать ношения общей обуви и одежды;
- Не ходить босиком по общественным местам;
- Использовать только свои личные предметы гигиены;
- Не использовать лекарственные средства без назначения врача;
- Посещать сауны, бани и бассейны только в чистой обуви.
В случае возникновения подозрения на микоз, необходимо обратиться к врачу для проведения диагностики и назначения соответствующего лечения.
Симптомы оводней
При оводне на коже появляются папулы или участки с пятнами, которые могут быть различной формы и размера. В начале болезни они могут быть мелкими и гладкими, но со временем становятся крупными и покрываются чешуйками. Больной чувствует зуд и жжение на пораженных участках, особенно вечером. Под влиянием раздражающих факторов, например, горячим, инфекционный процесс начинает прогрессировать, а покровы кожи приобретают более яркий вид.
Довольно часто оводня поражает стопы человека, особенно подошвы и складки между пальцами. На этих участках клещи часто обнаруживаются при микроскопии выделений, взятых с кожи. Для диагностики оводни часто применяется масса клинических признаков, таких как наличие клеща, размер и вид покровов кожи, а также симптомы зуда и жжения. Последующая лабораторная диагностика может подтвердить наличие оводни.
Лечение оводни
Лечение оводни включает применение препаратов, активных против возбудителя заболевания, а также средств для снятия симптомов зуда и жжения. Одним из таких препаратов является «Тридерм», который эффективен против микозов, вызванных грибком Rubrum. Он применяется на пораженные участки кожи и втирается мягкими массирующими движениями. Кроме того, проводится профилактика повторных инфекций и меры по предотвращению распространения возбудителей оводни.
Народные средства и профилактика
Для лечения оводни и снятия симптомов зуда и жжения народная медицина предлагает использовать различные растительные отвары и масла. Например, можно применять ванночки с отваром лекарственных трав, таких как ромашка, календула или шалфей. Также рекомендуется использовать масло чайного дерева или эфирное масло лаванды для снятия зуда и уменьшения воспаления.
Для профилактики оводни необходимо соблюдать гигиену кожи и избегать контакта с возбудителями заболевания. Необходимо аккуратно обрабатывать участки кожи с повреждениями, особенно на стопах. Рекомендуется также избегать травматических ситуаций, которые могут способствовать проникновению клещей. В случае подозрения на оводню необходимо обратиться к врачу для получения квалифицированной помощи и назначения необходимого лечения.
Диагностика оводней
Клиническая диагностика
На первом этапе врач проводит визуальный осмотр пациента и оценивает характерные симптомы поражения кожи. Оводни проявляются различными формами высыпаний: пятнами, пузырьками, складками или эритематозно-сквамозными очагами.
Кожные поражения в оводнях могут быть раздражающими, зудящими или болезненными. Часто происходит развитие фолликулярно-узловой реакции, что связано с инфекцией волосистой части кожи.
Лабораторная диагностика
Для подтверждения диагноза и определения вида грибка проводят лабораторные исследования. Наиболее распространенными методами являются:
- Микроскопия – исследование кожного материала под микроскопом с целью обнаружения грибковых спор, гиф и мицелия.
- Посев на питательные среды – позволяет получить культуру грибка для определения его вида и проведения антигрибковой чувствительности.
Дифференциальная диагностика
Оводни имеют сходные симптомы с другими паразитарными и грибковыми инфекциями кожи, такими как педикулез, кандидоз или рубромикоз. Поэтому важно провести дифференциальную диагностику для точного определения возможного поражения и назначения соответствующего лечения.
Современные лекарственные средства, используемые в лечении оводней, хорошо справляются с различными формами заболевания. Препараты в виде крема, геля или мази обычно наносятся на пораженные участки кожи местным способом. Некоторые препараты могут содержать антимикотические и противовоспалительные компоненты, например, натамицин или тридерм. Они помогают снять зуд и воспаление, а также уничтожить возбудителя оводни.
Лечение оводней
Лечение оводней должно быть хорошо организовано и многосторонним, чтобы справиться с различными проявлениями заболевания. В зависимости от типа оводни и состава поражений может применяться местное и системное лечение.
Диагностика и лечение оводней
Для диагностики оводней необходимо проводить микроскопический посев на грибковые заболевания. Это позволяет определить наличие оводней и выбрать наиболее эффективное средство для лечения.
Лечение оводней может включать использование лечебных мазей и кремов, таких как бензилбензоат и натамицин. Они помогают справиться с паразитарными организмами и затягивать поражения на коже.
При наличии абсцессов и эритематозно-сквамозной сыпи может потребоваться системное лечение антимикотическими препаратами. В некоторых случаях может понадобиться удаление пораженных волос или ногтей.
Профилактика оводней
Профилактика оводней включает поддержание гигиены, избегание контакта с больными животными, частую смену белья и постельного белья, а также использование индивидуальных предметов гигиены.
Важно помнить, что оводни могут быть переданы от человека к человеку, поэтому при подозрении на заболевание необходимо обратиться к врачу для диагноза и лечения.
Симптомы пухлиноза
Симптомы на коже
При заражении пухлинозом на коже можно наблюдать следующие симптомы:
- Появление покраснений и шелушения на пораженных участках кожи.
- Образование пузырьков и трещин.
- Жжение и зуд на пораженных участках кожи, особенно вечером.
- Отрубевидное шелушение кожи.
Симптомы на ногтях
При заражении пухлинозом ногтей можно наблюдать следующие симптомы:
- Изменение цвета и формы ногтей.
- Разрушение ногтей и образование грибковых пластинок.
- Толстые и непрозрачные ногти.
- Отслоение ногтевой пластины от ногтевой постели.
Для диагностики пухлиноза используются методы микроскопии и культурального исследования. Результаты этих исследований позволяют определить наличие гриба и его вид. Для лечения пухлиноза применяются антимикотические препараты, такие как натамицин, тридерм и другие. Лечение проводится в виде местной терапии с использованием кремов, мазей, спреев или растворов препаратов, а также в виде системной терапии с применением таблеток или инъекций. В некоторых случаях может потребоваться удаление пораженных ногтей или операция для удаления образования на коже.
При лечении пухлиноза необходимо соблюдать правила гигиены, регулярно обрабатывать пораженные участки кожи и ногтей лекарственными препаратами, а также следить за своим иммунным статусом. Дополнительно можно использовать народные средства, которые помогут усилить эффект медикаментозной терапии.
Диагностика пухлиноза
Диагностика пухлиноза включает в себя несколько этапов, которые позволяют определить наличие и характер поражения кожи грибком.
- Сбор анамнеза. Врач задает пациенту вопросы о наличии симптомов, времени появления их проявлений, контакте с возможными источниками инфекции.
- Визуальный осмотр. Врач осматривает кожу пациента на наличие характерных признаков пухлиноза: высыпаний, шелушения, поражений волосяного покрова.
- Лабораторные исследования. Для подтверждения диагноза пухлиноза пациенту могут назначить следующие исследования:
- Микроскопическое исследование выделений с пораженных участков кожи.
- Бактериологическое исследование выделений на чувствительность к антимикотическим препаратам.
- Гистологическое исследование образцов пораженной ткани.
После получения результатов диагностики врач определяет наиболее эффективный метод лечения пухлиноза.
Лечение пухлиноза
В случаях пухлиноза, вызванного грибковым возбудителем, лечение может включать применение антимикотических средств, таких как кремы и мази, содержащие антимикотики. Эти средства наносятся на пораженные участки кожи и втираются до полного растворения. Также могут назначаться системные антимикотики в виде таблеток или растворов для приема внутрь.
При пухлинозе, вызванном клещами, лечение может включать удаление паразитов с помощью пинцета или специальной петли. Также могут назначаться противопаразитарные препараты для лечения и профилактики повторного заражения.
В случаях пухлиноза, вызванного другими паразитами, такими как личинки или макроконидии, лечение может включать применение специальных препаратов, которые уничтожают паразитов и предотвращают их размножение.
При наличии пухлиноза, сопровождающегося грибковым микозом, лечение может включать применение антимикотических препаратов и местного лечения пораженных участков кожи.
В случае образования пухлин на стопах или волосистой части головы, лечение может включать применение специальных шампуней или масок, содержащих противогрибковые компоненты.
При лечении пухлиноза важно учитывать возбудителя заболевания и его чувствительность к препаратам. Для этого может потребоваться проведение культуральных исследований и наблюдение за составом микроорганизмов.
Все процедуры лечения пухлиноза должны проводиться под наблюдением врача и с соблюдением всех рекомендаций. Длительность лечения может составлять от нескольких недель до нескольких месяцев, в зависимости от тяжести и характера заболевания.
Важным моментом в лечении пухлиноза является предотвращение повторного заражения. Для этого необходимо соблюдать правила гигиены, избегать контакта с возбудителями заболевания и соблюдать все рекомендации врача.
Лечение пухлиноза может проводиться как у взрослых, так и у детей. В случае детей, лечение должно быть назначено только врачом и проводиться под его контролем.
В зависимости от типа пухлиноза и его проявлений, лечение может быть эффективным и привести к полному излечению. Однако, в некоторых случаях, пухлиноз может возникать рецидивирующим или хроническим заболеванием, требующим длительного лечения и наблюдения.
Важно отметить, что самолечение пухлиноза может привести к негативным последствиям, поэтому при первых признаках заболевания необходимо обратиться к врачу для получения квалифицированной помощи и назначения соответствующего лечения.
Симптомы саркоптоза
Одним из основных признаков саркоптоза является появление зуда, который возникает из-за активности клещей и их отходов. Зуд может быть особенно интенсивным ночью и находиться в различных областях тела, таких как пальцы, запястья, локти, подмышечные впадины, живот и бедра.
Также характерными симптомами саркоптоза являются появление покраснений, пузырей, сыпи и коркобразных высыпаний на коже. Эти высыпания могут быть мелкими и располагаться в группах, особенно в местах сгибов кожи. Кожные изменения обычно наблюдаются на руках, ногах, животе и ягодицах.
При саркоптозе женщинам часто диагностируют поражение между молочными железами, на области пупка и на внутренней поверхности бедер. У мужчин паразиты могут находиться на половых органах или в области паха.
В детской практике саркоптоз проявляется особенно острой формой, при которой поражаются области между пальцами на руках и ногах, а также кисти и стопы. У детей также могут появляться пузыри и корки на коже.
Для точного диагноза саркоптоза проводится микроскопическое исследование чешуек кожи. Для этого берется образец кожи с пораженной области и исследуется на наличие живых клещей или их яиц.
Лечение саркоптоза включает применение специальных препаратов, которые уничтожают клещей и их личинок. Наиболее эффективными средствами являются фунгицидные мази и кремы, содержащие перметрин или ивермектин. Препараты наносятся на пораженные участки кожи и оставляются на некоторое время для уничтожения паразитов.
После лечения рекомендуется провести профилактические мероприятия, чтобы предотвратить повторное заражение саркоптозом. Для этого необходимо соблюдать правила личной гигиены, регулярно менять и стирать постельное белье, предметы одежды и полотенца. Также рекомендуется обеззараживать обувь и другие предметы, которые были в контакте с пораженной кожей.
Диагностика саркоптоза
Диагностика саркоптоза основывается на клинических проявлениях и лабораторных исследованиях. Важно учитывать, что данное заболевание может иметь сходные симптомы с другими паразитарными болезнями кожи, а также с микозами (грибками) и лишаем.
Основными признаками саркоптоза являются зуд, особенно ночной, и высыпания на коже. На коже могут появляться пузырьки, пятна, шелушения, мокнутие. Участки поражения могут быть разнообразными и включать различные органы и области тела.
Для подтверждения диагноза саркоптоза проводятся лабораторные исследования. Одним из таких методов является микроскопическое исследование кожных страданий, во время которого возбудители микозов и лишая могут быть обнаружены на поверхности кожи или в ее глубоких слоях. Также может быть проведено культуральное исследование, при котором биологический материал (например, пораженные волосы) помещается на питательные среды для выращивания возбудителей грибковых заболеваний.
Для выявления системного поражения организма больного саркоптозом могут быть проведены следующие исследования: анализ крови и мочи, биохимические анализы, иммунологические тесты.
Учитывая хроническую природу саркоптоза, иногда может потребоваться проведение дополнительных исследований для выявления возможного сопутствующего заболевания.
При подтверждении диагноза саркоптоза больному назначается лечение, которое обычно включает применение специальных препаратов, таких как антимикотики (противогрибковые средства). Для лечения саркоптоза могут применяться локальные и системные препараты в зависимости от тяжести и распространенности поражения.
Важно отметить, что самолечение не рекомендуется, так как неправильное использование препаратов может привести к нежелательным побочным эффектам и недостаточной эффективности лечения. Поэтому при подозрении на саркоптоз или любое другое паразитарное заболевание кожи следует обратиться к врачу-дерматологу для получения правильного диагноза и рекомендаций по лечению.
Читайте далее:- Проект грибы-паразиты: основные факты и исследования.
- Пятна на коже при паразитах: как избавиться и предотвратить печальные последствия.
- Презентация к уроку "Грибы-паразиты 5 класс: презентация к уроку по биологии для 5 класса на тему".
- Грибы паразиты: принципы, примеры и важность сообщения.
- Лечение розового лишая народными средствами: проверенные способы и эффективные рецепты.
- Все, что нужно знать о лишае у кошек: признаки, виды, лечение и полезные советы.