Вагинальный кандидоз, также известный как молочница, является одной из самых распространенных инфекций вульвовагинального региона у женщин. Эта грибковая инфекция вызывается дрожжеподобными грибками Candida albicans, которые обычно присутствуют во влагалищной микрофлоре. Однако, при определенных условиях, количество грибков может сильно увеличиться, что спровоцирует развитие вагинального кандидоза.
Вагинальный кандидоз может возникнуть у любого человека, хотя женщины находятся в более высоком риске из-за особенностей генитальной анатомии. Некоторые из факторов, которые могут способствовать развитию этой инфекции, включают в себя снижение иммунной системы, беременность, использование определенных лекарственных средств, таких как антибиотики, и изменения в гормональном фоне.
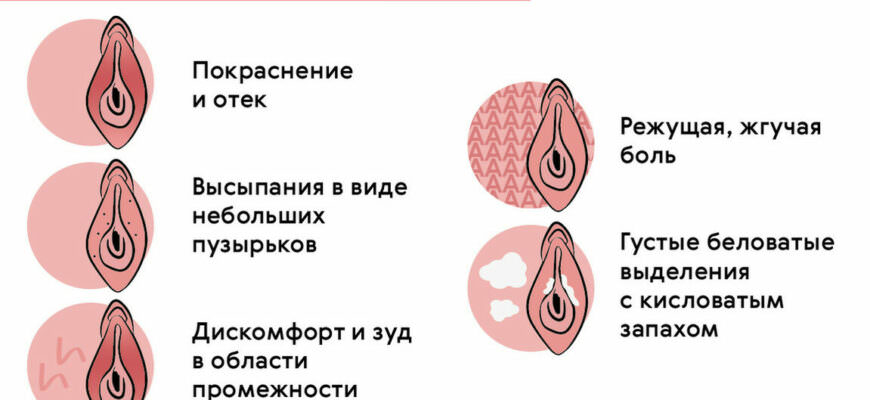
Симптомы вагинального кандидоза включают зуд, жжение, раздражение, болезненность и выделение из влагалища, которые могут иметь вид белой слизи. В некоторых случаях могут наблюдаться покраснение и отек влагалищных стенок. Диагноз кандидоза обычно ставится на основании клинических симптомов и результатов микроскопического исследования выделений.
Лечение вагинального кандидоза может быть проведено с помощью антимикотических средств, таких как местно применяемые кремы и свечи, а также оральные препараты. Важно отметить, что важную роль в успешном лечении играет соблюдение гигиены, использование натурального хлопкового белья и избегание чрезмерного использования интимных средств гигиены.
- Причины и симптомы вагинального кандидоза
- Причины вагинального кандидоза
- Симптомы вагинального кандидоза
- Диагностика вагинального кандидоза
- Методы диагностики:
- Симптомы вагинального кандидоза:
- Лечение вагинального кандидоза препаратами
- Народные методы лечения вагинального кандидоза
- Комплексное лечение вагинального кандидоза
- Основные медикаментозные методы лечения вагинального кандидоза
- Комплексное лечение вагинального кандидоза
- Профилактика вагинального кандидоза
- Молочница: симптомы и диагностика
- Лечение молочницы препаратами
- Народные методы лечения молочницы
- Использование прополиса
- Применение йогурта
- Комплексное лечение молочницы
- Противогрибковый подход
- Комплексный подход
- Профилактика молочницы
- Влияние вагинального кандидоза на организм
- Влияние молочницы на организм
- Вагинальный кандидоз и беременность
- Молочница и беременность
- Вагинальный кандидоз и половая жизнь
- Молочница и половая жизнь
- Вагинальный кандидоз и гормональные изменения
- Молочница и гормональные изменения
- Вагинальный кандидоз и иммунная система
- Рост Candida и иммунная система
- Место иммунной системы в процессе лечения
- Молочница и иммунная система
- Профилактика молочницы
- Вагинальный кандидоз и антибиотики
- Молочница и антибиотики
- Вагинальный кандидоз и хронический стресс
Причины и симптомы вагинального кандидоза
Причины вагинального кандидоза
Вагинальный кандидоз может быть вызван различными факторами, включая:
| 1. | Использование антибиотиков, которые могут нарушить баланс микрофлоры во влагалище и спровоцировать размножение грибков. |
| 2. | Иммунодефицитные состояния и нарушение иммунной системы, которые могут снизить защитные механизмы организма и способствовать развитию грибковой инфекции. |
| 3. | Повышенный уровень эстрогенов, как при беременности или приеме гормональных препаратов, таких как контрацептивы, что способствует размножению грибков. |
| 4. | Травмы влагалища или изменения слизистой оболочки, например, в результате менструаций или использования интимных средств гигиены. |
| 5. | Недостаточная гигиена или неправильное использование интимных средств гигиены, таких как мыло или дезодоранты. |
Симптомы вагинального кандидоза
Симптомы вагинального кандидоза могут варьировать, но чаще всего они включают:
| 1. | Жжение и зуд во влагалище и наружных половых органах. |
| 2. | Белизна, которая может быть сгустками и иметь густую консистенцию. |
| 3. | Покраснение и отечность влагалища и наружных половых органов. |
| 4. | Болезненность и дискомфорт во время полового акта или мочеиспускания. |
| 5. | Необычный запах. |
Если у вас возникли указанные признаки вагинального кандидоза, рекомендуется обратиться к гинекологу для диагностики и лечения. Существуют различные средства для лечения вагинального кандидоза, включая антимикотические препараты, такие как нистатин, гризеофульвин и другие. Однако, перед началом лечения необходимо учитывать возможную резистентность грибковой инфекции к определенным препаратам, поэтому важно получить рекомендации от врача.
Диагностика вагинального кандидоза
При подозрении на вагинальный кандидоз, гинеколог проводит необходимое обследование пациента. Одной из основных методов диагностики является визуальный осмотр вульвовагинальной области. Гинеколог обращает внимание на состояние кожи и слизистых оболочек, наличие выделений и других симптомов.
Методы диагностики:
1. Лабораторные исследования. Во время лабораторных исследований, взятые из влагалища образцы могут быть проанализированы на наличие грибковых микроорганизмов. Обычно используются методы микроскопии и посева.
2. Анализ выделений. Для проведения анализа выделений пациенту назначаются специальные правила подготовки. Изучение выделений позволяет определить наличие грибков и других возможных инфекций.
3. Культуральные исследования. При помощи культуральных исследований можно выявить конкретный штамм грибка Candida и определить его чувствительность к препаратам.
Симптомы вагинального кандидоза:
Вагинальный кандидоз может проявляться различными симптомами у разных пациентов. В большинстве случаев пациенты жалуются на следующие симптомы:
- Зуд и жжение в области влагалища и вульвы.
- Обильное выделение сгустками, похожими на творог.
- Воспаление и покраснение вульвы.
- Боль и дискомфорт во время полового акта.
Если у вас возникли подобные симптомы, рекомендуется обратиться к гинекологу для диагностики и назначения соответствующего лечения.
Правильная диагностика вагинального кандидоза играет важную роль в формировании плана лечения. При правильном диагнозе гинеколог может назначить соответствующие препараты, которые окажут фунгистатическое (препятствующее размножению грибков) или фунгицидное (разрушающее грибки) действие.
Важно отметить, что при лечении вагинального кандидоза необходимо учитывать особенности каждого конкретного пациента. Многие препараты могут вызывать побочные эффекты, поэтому выбор препарата и формы его применения должны быть индивидуальными и основываться на медицинских наблюдениях.
Вывод: диагностика вагинального кандидоза является одной из важных составляющих лечения этого заболевания. При подозрении на вагинальный кандидоз необходимо обратиться к гинекологу для проведения соответствующих исследований и назначения эффективного лечения.
Лечение вагинального кандидоза препаратами
Одним из наиболее эффективных методов лечения является применение вагинальных капсул. Такие капсулы содержат антивозбудительные препараты, которые способны устранить налет гриба и снизить воспалительный процесс в вагинальной среде. Капсулы просто вводятся во влагалище с помощью специальных аппликаторов или прокладок.
Другим эффективным методом лечения является применение местных препаратов, таких как кремы, мази и гели. Эти препараты обладают фунгистатическим действием и способны подавить развитие грибковых инфекций. Они наносятся на кожу влагалища и воздействуют на грибок, проникая в его клетки и нарушая процессы, необходимые для его развития.
Также часто используются препараты, содержащие антибиотики, которые обладают антимикробным действием. Они могут быть применены в комплексном лечении вагинального кандидоза, особенно при наличии других инфекций или заболеваний влагалища.
При лечении вагинального кандидоза также важно проводить регулярные гинекологические осмотры и анализы, чтобы контролировать состояние влагалища и микроценоза. Это позволит точно определить причину заболевания и привести к эффективному лечению.
Важно отметить, что самолечение вагинального кандидоза может быть неэффективно и даже привести к развитию микотического (грибкового) эритроцитоза. Поэтому перед началом лечения необходимо обратиться к врачу-гинекологу для получения квалифицированной помощи.
Народные методы лечения вагинального кандидоза
Одним из народных методов лечения вагинального кандидоза является применение отваров и настоев. Отвар из дуба обладает противогрибковым действием и может быть использован для локального применения. Также рекомендуется принимать настой черного таза, который помогает снизить рост грибков и улучшить состояние вульвовагинита.
Кроме того, носить нижнее белье из натуральных материалов, таких как хлопок, может помочь предотвратить развитие кандидоза. Синтетическое белье может способствовать увеличению влажности и размножению грибковых колоний.
Важно отметить, что народные методы лечения вагинального кандидоза не могут заменить медицинскую терапию. Если у вас есть симптомы молочницы, обратитесь к врачу для получения профессиональной консультации и назначения соответствующего лечения. Неэффективное лечение может привести к существенному поражению микрофлоры, развитию микотического роста и другим осложнениям.
Комплексное лечение вагинального кандидоза
Одна из основных причин кандидоза — размножение грибков Candida во влагалище. Наличие этой патологии может быть связано с кандиданосительством или непропорциональным количеством Candida грибков.
Для исследования наличия Candida грибков во влагалище проводятся специальные методы, включая микроскопию, культивирование и использование молекулярно-генетических методов.
Противогрибковая терапия является основным методом лечения кандидоза. Дерматологи и врачи, специализирующиеся на вагинальных заболеваниях, назначаются антимикотические препараты для лечения грибковой инфекции.
Основные медикаментозные методы лечения вагинального кандидоза
Для лечения вагинального кандидоза назначаются антимикотические препараты, которые могут быть применены в виде вагинальных свечей, кремов или таблеток. Препараты, содержащие антимикотические компоненты, помогают уничтожить грибки Candida и устранить симптомы заболевания.
Кроме того, врач может назначить препараты для усиления иммунной системы или регуляции гормонального баланса, такие как препараты с прогестероном.
Комплексное лечение вагинального кандидоза
Комплексное лечение вагинального кандидоза включает в себя не только медикаментозную терапию, но и наблюдение за пациентом, учет его индивидуальных особенностей и необходимости корректировки лечения в процессе.
Важно учитывать механизмы развития грибковых инфекций и наличие факторов, способствующих их возникновению, таких как нарушение микрофлоры, снижение иммунной защиты и другие.
Кроме того, при вагинальном кандидозе рекомендуется следить за гигиеной, использовать нежирные гигиенические средства, избегать тесного белья и синтетических материалов, а также следовать рекомендациям врача по поводу диеты и образа жизни.
Комплексное лечение вагинального кандидоза позволяет эффективно бороться с грибковой инфекцией, предотвращать рецидивы и улучшать качество жизни пациента.
Профилактика вагинального кандидоза
Одной из основных причин развития вагинального кандидоза является дисбактериоз влагалища, когда баланс между «полезными» и «вредными» микроорганизмами нарушается. Для поддержания нормального состояния влагалищной флоры необходимо следовать следующим рекомендациям:
- Соблюдайте гигиену — регулярно мойте влагалище теплой водой без использования агрессивных моющих средств, которые могут нарушить естественный pH-баланс влагалища.
- Избегайте носки слишком плотной или синтетической одежды, так как это может спровоцировать развитие вагинального кандидоза. Предпочтение отдавайте натуральным тканям, позволяющим коже дышать.
- Поддерживайте иммунитет — укрепляйте свой организм путем правильного питания, регулярных физических нагрузок и отказа от вредных привычек.
- Избегайте стресса, так как он может негативно повлиять на состояние микрофлоры влагалища и спровоцировать развитие кандидоза.
- Не злоупотребляйте антибиотиками, так как они могут нарушить баланс микроорганизмов в организме и способствовать развитию грибковых инфекций.
- Избегайте надматывания и травмирования влагалища, так как это может нарушить естественную защитную функцию слизистой оболочки и способствовать развитию кандидоза.
Помимо соблюдения указанных рекомендаций, существуют и народные средства, которые могут помочь в профилактике вагинального кандидоза:
- Отвар из коры дуба — используется для полоскания влагалища. Дуб содержит танины, которые обладают противогрибковым эффектом.
- Молочная кислота — ее можно применять в виде вагинальных свечей или специальных препаратов для поддержания pH-баланса влагалища.
- Чайное дерево — масло чайного дерева обладает противогрибковыми свойствами. Оно может быть использовано для лечения и профилактики вагинального кандидоза.
Однако перед использованием народных средств всегда рекомендуется проконсультироваться с врачом, так как неконтролируемое применение может привести к нежелательным результатам.
Молочница: симптомы и диагностика
Основным патогенезом развития молочницы является нарушение нормальной микрофлоры влагалища и рост грибов Candida. Факторы, способствующие развитию заболевания, включают неправильную интимную гигиену, снижение иммунитета, прием некоторых лекарственных препаратов, беременность и другие.
Симптомы молочницы включают зуд, жжение и дискомфорт во влагалище, белые, сыпучие выделения, которые могут иметь сгустки и неприятный запах. У пациентов также могут наблюдаться покраснение и отечность слизистых покровов влагалища, а иногда и раздражение и зуд ногтевых пластин.
Для диагностики молочницы необходимо провести мазок с влагалища, который исследуется на наличие грибов Candida. Точно диагноз может быть обнаружен при обнаружении мицелия гриба или его нитей в мазке.
При наличии симптомов молочницы важно обратиться к гинекологу для дальнейшей диагностики и назначения лечения. Для лечения молочницы используются антимикотические препараты, такие как метронидазол, макмирор, гризеофульвин и другие. Кроме того, могут быть применены народные меры, которые помогают справиться с инфекцией и укрепить иммунитет.
Помимо лечения, важными мерами являются профилактика и предупреждение повторных заражений. Для этого рекомендуется соблюдать правила гигиены, избегать сильных стрессов, использовать личные средства гигиены и избегать тесного белья и синтетической одежды. Также рекомендуется укрепление иммунитета и поддержание здорового образа жизни.
Лечение молочницы препаратами
Одним из самых эффективных способов лечения молочницы является применение вагинальных препаратов. Для этого необходимо сделать мазок из влагалища, чтобы обнаружить наличие грибков. Как правило, любые средства, которые содержат противогрибковые компоненты, такие как клотримазол, могут быть использованы для лечения вагинального кандидоза.
Препараты применяются в виде свечей, кремов или примочек. Они наносятся на поврежденные участки влагалища для устранения грибков и симптомов, таких как зуд и болезненность. После нанесения препарата происходит уничтожение грибков, и организм начинает восстанавливать свою нормальную микрофлору.
Особенности лечения молочницы препаратами включают в себя необходимость соблюдения инструкции по применению и продолжительности курса лечения. Также важно учесть возможную резистентность грибков к некоторым препаратам, поэтому при наличии симптомов рекомендуется обратиться к гинекологу для назначения эффективного препарата.
Помимо препаратов, для лечения молочницы можно использовать народные средства. Некоторые женщины говорят о положительном эффекте лечения молочницы с помощью отваров и примочек на основе трав, таких как ромашка или календула. Однако, перед использованием народных средств, рекомендуется проконсультироваться с врачом, чтобы исключить возможные побочные эффекты или противопоказания.
Важно отметить, что для полного излечения молочницы необходимо укрепление иммунитета и соблюдение гигиенических мер. Также следует избегать носки тугой синтетической одежды и использовать гипоаллергенные средства гигиены.
Выводя все выше сказанное, лечение молочницы препаратами является наиболее эффективным и рекомендуемым способом борьбы с этим заболеванием. При наличии симптомов молочницы, следует обратиться к гинекологу для получения надлежащего лечения.
Народные методы лечения молочницы
Использование прополиса
Прополис — это природный антисептик с противогрибковыми свойствами. Для лечения молочницы можно использовать прополис в виде свечей или внутренних прокладок. Прополис помогает устранить грибковую инфекцию и снизить воспаление.
Применение йогурта
Йогурт содержит полезные бактерии, которые помогают восстановить баланс микрофлоры во влагалище. Для лечения молочницы можно использовать йогурт как внутренние прокладки или в виде примочек. Применение йогурта помогает снизить рост грибков и уменьшить симптомы молочницы.
Однако, стоит отметить, что народные методы лечения молочницы не заменяют медикаментозную терапию. При наличии симптомов молочницы рекомендуется обратиться к врачу для проведения исследования и определения причины заболевания. Врач может назначить мазок для определения возбудителя и препараты для лечения молочницы.
Комплексное лечение молочницы
Симптомы молочницы включают зуд, жжение, белесую слизистую выделение, а также боли и дискомфорт во время полового акта. Для подтверждения диагноза проводятся лабораторные анализы, включая микроскопическое исследование мазка из влагалища. При молочнице в мазке обнаруживается большое количество грибков и лейкоцитов.
Противогрибковый подход
Основным методом лечения молочницы является противогрибковая терапия. Вагинальные препараты, содержащие антифунгальные средства, назначаются на определенный период времени. Они могут быть в виде кремов, свечей или таблеток. Противогрибковые препараты убивают грибки и устраняют симптомы молочницы.
Комплексный подход
Важно помнить, что противогрибковая терапия не всегда является достаточной для полного излечения молочницы. Причиной этого может быть множество факторов, включая рецидивы, неправильное применение препаратов или наличие других механизмов развития грибковых инфекций.
Поэтому, для достижения полного выздоровления, рекомендуется использовать комплексный подход к лечению молочницы. Это включает в себя следующие меры:
- Соблюдение гигиены половых органов. Регулярное мытье с использованием мягкого мыла без ароматизаторов.
- Отказ от ношения слишком плотного или синтетического нижнего белья. Лучше предпочесть натуральные материалы, позволяющие коже «дышать».
- Избегать чрезмерного употребления сладкой и мучной пищи, так как грибки питаются сахаром.
- Укрепление иммунитета. Правильное питание, физическая активность и прием витаминных комплексов помогут поддержать иммунную систему организма.
- Избегать применения антибиотикотерапии без назначения врача, так как они могут нарушить микрофлору и способствовать развитию грибковой инфекции.
- Применение народных средств. Некоторые народные методы могут помочь в борьбе с молочницей, такие как применение йогурта или чесночного настоя.
Важно отметить, что комплексное лечение молочницы должно проводиться под наблюдением врача. Только он может определить необходимую длительность и методы лечения, а также корректировать рекомендации в соответствии с результатами анализов и индивидуальными особенностями пациента.
В целом, прогноз при молочнице обычно благоприятный, особенно при своевременном и правильном лечении. Важно обратиться за медицинской помощью, если появятся симптомы молочницы, чтобы предотвратить возможные осложнения или рецидивы.
Профилактика молочницы
1. Соблюдение гигиены
Основные правила гигиены включают ежедневное мытье влагалища теплой водой без использования агрессивных моющих средств и мыла с ароматизаторами. Важно помнить, что избыточное мытье может нарушить микроценоз влагалища, снизив естественную защиту от развития кандидоза.
2. Избегание травматических процедур
При посещении саун, бассейнов и других общественных мест, где возможно заражение, рекомендуется использовать индивидуальные принадлежности, такие как тапочки и полотенца. Кроме того, не рекомендуется самостоятельное удаление волос на вульвовагинальных оболочках, так как это может привести к травмам и развитию инфекции.
3. Правильное питание
Употребление избыточного количества сладкой и мучной пищи способствует развитию кандидоза. Ограничение потребления подобных продуктов может быть полезным для поддержания нормального состояния микроценоза влагалища.
4. Избегание стресса
Стресс и психоэмоциональное перенапряжение могут оказывать негативное воздействие на иммунную систему, делая ее менее способной бороться с инфекциями, включая кандидоз.
5. Периодическое обследование
Регулярное посещение гинеколога и проведение мазков на флору позволяет выявить наличие кандидоза и других заболеваний в ранней стадии. В случае появления признаков молочницы, таких как зуд, жжение или выделения, необходимо немедленно обратиться к врачу.
6. Использование противогрибковых средств
При повышенном риске развития молочницы, например, при беременности или приеме антибиотиков, может быть назначена профилактическая терапия противогрибковыми препаратами. Также возможно использование промывок и примочек с антимикотическими растворами.
7. Лечение сексуального партнера
Если у женщины выявлен кандидоз, рекомендуется обследование и лечение ее сексуального партнера, чтобы предотвратить повторное заражение.
8. Избегание ношения синтетического нижнего белья
Синтетические ткани могут создавать благоприятную среду для развития дрожжей, поэтому рекомендуется предпочитать натуральные ткани, такие как хлопок.
Соблюдение указанных мер профилактики поможет снизить риск развития молочницы и сохранить здоровье репродуктивной системы.
Влияние вагинального кандидоза на организм
Основным путем передачи вагинального кандидоза является половой контакт с инфицированным партнером. Также возможна передача грибка через контакт с зараженными предметами, одеждой или постельными принадлежностями. Некоторые факторы, такие как беременность, прием антибиотиков или препаратов с противогрибковым действием, а также снижение иммунитета, могут способствовать развитию вагинального кандидоза.
Вагинальный кандидоз может проявляться различными симптомами, такими как зуд, жжение, обильное выделение белого или коричневого цвета, а также болезненность при половом акте или мочеиспускании. В некоторых случаях могут возникать уточняющие симптомы, такие как отечность и покраснение вульвы и влагалища.
Вагинальный кандидоз может оказывать негативное влияние на организм. Неконтролируемое течение инфекции может привести к развитию воспалительного процесса, что может повлиять на состояние репродуктивного здоровья женщины. Кроме того, повышенное количество грибка во влагалище может вызывать нарушение нормальной флоры и приводить к дисбалансу микроорганизмов в данной области.
Для диагностики вагинального кандидоза обычно берется мазок из пораженного участка слизистой оболочки влагалища. При анализе мазка можно выявить грибковые нити и эритроциты, что свидетельствует о наличии инфекции. При необходимости гинеколог может назначить дополнительные исследования для уточнения диагноза.
Лечение вагинального кандидоза обычно включает применение противогрибковых препаратов, как местно, так и внутрь. В некоторых случаях может потребоваться дополнительная терапия для укрепления иммунитета и восстановления нормальной флоры во влагалище. При обострении заболевания или отсутствии результатов от лечения немедленно следует обратиться к гинекологу для получения уточняющей консультации и назначения эффективной терапии.
В целом, вагинальный кандидоз является распространенным и часто встречающимся гинекологическим заболеванием. Он может оказывать негативное влияние на организм, вызывая дискомфорт и проблемы в половой сфере. Правильная диагностика и своевременное лечение помогут предотвратить осложнения и быстро избавиться от симптомов вагинального кандидоза.
Влияние молочницы на организм
Молочница может иметь различные причины, такие как снижение иммунитета, изменение гормонального фона, прием антибиотиков или гормональных препаратов, нарушение микроценоза влагалища и другие факторы. Вагинальный кандидоз передается половым путем, поэтому также важно обратить внимание на сексуальные партнеры и их лечение.
Вагинальный кандидоз может оказывать негативное влияние на организм женщины. Особенности влияния молочницы на организм включают:
- Воспалительные процессы: при наличии молочницы влагалище становится воспаленным, что может привести к появлению различных симптомов, таких как зуд, жжение, раздражение и болезненность при мочеиспускании.
- Нарушение микроценоза: молочница меняет баланс между полезными и вредными микроорганизмами во влагалище, что может привести к дисбактериозу и повышенной чувствительности к другим инфекциям и заболеваниям.
- Распространение грибковых инфекций: Candida albicans может распространяться на другие области тела, такие как покровы, кожа и волосистая часть головы, вызывая различные грибковые заболевания.
- Возможные осложнения: при длительном протекании молочницы или неправильном лечении могут возникнуть осложнения, такие как рецидивы, хронический вагинальный кандидоз или переход инфекции на другие органы таза.
Для диагностики молочницы необходимо обратиться к гинекологу, который проведет осмотр и возможно возьмет анализы для исследования. Определение наличия грибковых спор и псевдомицелиев в мазках позволяет установить диагноз. Также могут быть назначены дополнительные исследования для оценки состояния микроциркуляции и иммунитета.
Лечение молочницы должно быть немедленным и включать применение противогрибковых препаратов. Для вагинального кандидоза применяются различные местные препараты, такие как вагинальные свечи, кремы или гелевые формы. Также может быть назначено системное лечение в тяжелых или рецидивирующих случаях.
Профилактические меры помогают предотвратить развитие молочницы или снизить риск ее повторного возникновения. Какие меры следует принять:
- Соблюдать личную гигиену: регулярно мойтесь теплой водой, избегайте агрессивных моющих средств и используйте гипоаллергенные средства для мытья интимных зон.
- Избегайте ношения тесного белья и синтетических материалов: предпочитайте хлопковое нижнее белье, которое обеспечивает нормальную вентиляцию.
- Избегайте лишней влаги: после мытья обеспечьте сухость влагалища, используя мягкое полотенце или салфетку.
- Избегайте недостатка или избытка гигиены: излишняя чистота или, наоборот, недостаточная гигиена могут нарушить баланс микрофлоры во влагалище.
- Укрепляйте иммунитет: правильное питание, умеренная физическая активность, отказ от вредных привычек и регулярный прием витаминов и пробиотиков способствуют укреплению иммунитета и предотвращению возникновения молочницы.
Важно помнить, что самолечение молочницы народными методами или антимикробными средствами может привести к непредсказуемым результатам и осложнениям. При первых признаках молочницы рекомендуется обратиться к врачу для точного диагноза и назначения эффективного лечения.
Вагинальный кандидоз и беременность
Во время беременности женщины подвержены изменениям в организме, которые могут способствовать развитию вагинального кандидоза. Гормональные изменения, снижение иммунитета и изменение pH влагалищной среды могут способствовать размножению дрожжеподобных грибков, преимущественно Candida albicans.
Симптомы вагинального кандидоза при беременности могут быть схожи с обычными проявлениями заболевания у других женщин. Это может быть зуд, жжение, раздражение и выделения из влагалища, которые обычно имеют характерный вид – белый, творожистый, с кислым запахом.
При обнаружении подобных симптомов беременной женщине необходимо обратиться к врачу для проведения диагностики. Обычно это включает в себя взятие мазка из влагалища и его последующее исследование на наличие грибковых клеток.
Лечение вагинального кандидоза при беременности требует особого подхода, так как некоторые антимикотические препараты могут быть опасными для плода. При выборе лекарства врач должен учитывать состояние пациента и риск для развития резистентности грибков к лекарству.
В настоящее время существует несколько препаратов, которые можно использовать для лечения вагинального кандидоза при беременности. Одним из таких препаратов является клотримазол, который обладает высокой эффективностью и безопасен для применения во время беременности.
Помимо медикаментозного лечения, беременным женщинам с вагинальным кандидозом рекомендуется соблюдать гигиену, исключать из рациона питание, способствующее размножению грибков, и принимать пробиотики для поддержания нормальной микрофлоры.
Важно отметить, что вагинальный кандидоз при беременности требует постоянного наблюдения и лечения, так как нераспознанный и нелеченый грибковый процесс может негативно сказаться на здоровье как матери, так и ребенка.
Молочница и беременность
В беременности можно обнаружить симптомы влагалищного кандидоза, такие как зуд, жжение и белые выделения, которые имеют характерные дрожжеподобные образования. В некоторых случаях молочница может протекать без симптомов.
При обнаружении симптомов молочницы у беременной женщины необходимо обратиться к врачу для правильной диагностики и лечения. Врач может предложить применение мазка для определения наличия грибковых паразитов и мицелия. Терапия может включать использование препаратов, таких как нистатин, флуконазол или тербинафин.
При лечении молочницы во время беременности необходимо учитывать возможные риски для ребенка и выбрать безопасные препараты. Профилактика молочницы в беременности включает соблюдение правил гигиены и предотвращение поверхностных травм влагалища.
Беременные женщины, испытывающие симптомы молочницы, должны обратиться к врачу для точного диагноза и назначения соответствующей терапии.
Классификация молочницы в беременности имеет свои особенности. В некоторых случаях молочница может вызывать ногтевые формы кандидоза, которые лечатся с использованием препаратов, таких как гризеофульвин.
При лечении молочницы в беременности необходимо учитывать различные формы заболевания и применять соответствующие методы лечения. Важно помнить о безопасности препаратов и минимизировать риск для ребенка.
Вагинальный кандидоз и половая жизнь
Однако вагинальный кандидоз может также быть связан с половой жизнью и сексуальными партнерами. При наличии инфекции молочницей риск передачи грибка Candida партнеру повышается. Половой контакт может способствовать распространению грибка, особенно если у партнера имеются раны или раздражения на половых органах.
Вульвовагинит, вызванный вагинальным кандидозом, может привести к дискомфорту и зуду во влагалище, а также к жжению при мочеиспускании. Эти симптомы могут негативно влиять на половую жизнь женщины и ее партнера.
Лечение вагинального кандидоза включает в себя медикаментозную терапию, которая обычно состоит из препаратов, содержащих антимикотические компоненты. Такие препараты могут быть назначены в виде местного применения, например, кремов, свечей или примочек.
Определение причин возникновения вагинального кандидоза и половой жизни является важным аспектом при лечении этой болезни. Если инфекция молочницей возникает после полового контакта с инфицированным партнером, то лечение должно включать и его. В некоторых случаях могут потребоваться дополнительные исследования и консультация врача для определения и лечения других возможных причин вагинального дискомфорта и инфекций.
Для предотвращения рецидивов вагинального кандидоза и поддержания здоровой половой жизни рекомендуется следовать некоторым рекомендациям. Это включает избегание излишней влаги в области половых органов, использование нежирной подгузницы и тампонов, а также соблюдение правил личной гигиены.
Осложнения вагинального кандидоза могут включать развитие воспаления мочевого пузыря или мочеполовых органов, а также повреждение кожи в области вульвы и влагалища. В некоторых случаях кандидоз может привести к развитию других грибковых инфекций, таких как микроспории или лишай.
Важно помнить, что самостоятельное лечение вагинального кандидоза может не привести к полному излечению и может привести к рецидивам заболевания. Поэтому в случае появления симптомов вагинального кандидоза рекомендуется обратиться к врачу для точного диагноза и назначения соответствующей терапии.
Молочница и половая жизнь
Вагинальный кандидоз обусловлен размножением грибка Candida во влагалище. Грибок обычно присутствует в микроценозе вагинального тракта, но при определенных условиях его количество может увеличиться, вызывая заболевание.
Молочница может проявляться различными симптомами, такими как зуд, жжение, выделения белого цвета с кислым запахом, покраснение и отечность влагалища. Также возможно появление болей и дискомфорта во время полового акта.
При наличии симптомов молочницы необходимо обратиться к врачу для диагностики и назначения лечения. Для подтверждения диагноза проводят микроскопический анализ мазков из влагалища, чтобы выявить наличие дрожжей Candida.
Лечение молочницы может включать применение антимикотических препаратов, таких как кремы, свечи или таблетки. Они обладают действием против грибка и помогают устранить симптомы заболевания.
Помимо лекарственного лечения, важно также учитывать профилактические меры для предотвращения рецидивов молочницы и поддержания здорового микроциноза вагинального тракта. Для этого рекомендуется:
| 1. | Избегать использования агрессивных средств гигиены, таких как мыло сильного действия или интимные спреи. |
| 2. | Следить за гигиеной влагалища, регулярно промывая его теплой водой. |
| 3. | Избегать ношения слишком плотных или синтетических нижнего белья, предпочитая натуральные материалы. |
| 4. | Поддерживать здоровый иммунитет, укрепляя организм правильным питанием и умеренной физической активностью. |
| 5. | Избегать длительного ношения влажных прокладок или тампонов, меняя их регулярно. |
| 6. | Обращаться к врачу при появлении симптомов молочницы или других заболеваний влагалища. |
Кроме того, существуют народные средства, которые могут помочь в профилактике и лечении молочницы. Некоторые из них включают использование пробиотиков, йогурта или чеснока.
Молочница и половая жизнь тесно связаны между собой. Заболевание может вызвать дискомфорт и неприятные ощущения во время полового акта, что может отрицательно сказаться на качестве сексуальной жизни пациента. Поэтому важно обратиться к врачу при первых признаках заболевания и получить необходимое лечение для восстановления здоровья.
Вагинальный кандидоз и гормональные изменения
Основные гормональные изменения, связанные с кандидозным вагинитом, наблюдаются при беременности, приеме оральных контрацептивов, а также в период менструации. Во время беременности уровень прогестерона, гормона, отвечающего за подготовку организма к беременности и поддержанию беременности, значительно повышается. Это создает благоприятные условия для размножения грибков, так как они активно всасывают гормон и используют его как питательную среду.
Также прием оральных контрацептивов, содержащих гормоны эстрогены и прогестерон, может способствовать развитию кандидозного вагинита. Это связано с тем, что данные гормоны изменяют состав микрофлоры во влагалище, что создает условия для активного размножения грибков рода Candida.
Гормональные изменения, происходящие в организме женщины в период менструации, также могут способствовать развитию кандидозного вагинита. Во время менструации происходит изменение уровня гормонов и кислотности во влагалище, что создает благоприятные условия для размножения грибков.
При диагностики кандидозного вагинита важно учесть гормональные изменения в организме женщины. Обычно для проведения диагностики врач берет мазок для исследования. При наличии следующих признаков исследуется мазок:
- налет на языке или влагалищном зеркале
- наличие патологического выделения из влагалища
- покраснение и зуд в области влагалища
Для лечения кандидозного вагинита используются антимикотические средства. Одним из наиболее эффективных препаратов является флуконазол. Он активно борется с грибками и препятствует их размножению. Курс лечения флуконазолом обычно составляет 1-2 недели.
Помимо медикаментозного лечения, важно также соблюдать ряд рекомендаций для профилактики и укрепления иммунитета. К ним относятся:
- избегание ношения тесной и синтетической одежды
- соблюдение правил гигиены и использование нежирных гигиенических средств
- укрепление иммунитета с помощью правильного питания, физических упражнений и приема витаминов
Важно отметить, что самолечение кандидозного вагинита не рекомендуется. При появлении первых признаков заболевания необходимо обратиться к врачу-гинекологу для диагностики и назначения соответствующего лечения.
Молочница и гормональные изменения
Правильное функционирование влагалища зависит от гормонального фона женщины. При нарушении баланса гормонов, например, во время менструации, беременности или после применения гормональных препаратов, риск развития вагинального кандидоза увеличивается.
При беременности изменения гормонального фона способствуют росту Candida spp., которые обычно являются частью нормальной микрофлоры влагалища. В результате, у беременных женщин наблюдается повышенная чувствительность к инфекциям, включая молочницу.
Также, при гормональных изменениях у женщин может развиваться резистентность Candida spp. к антибиотикотерапии, что осложняет лечение молочницы.
Почему гормональные изменения влияют на развитие молочницы? Одна из причин заключается в том, что гормоны способствуют изменению состава влагалищной слизи, делая ее более благоприятной для роста грибов. Также, гормональные изменения могут вызывать увеличение количества глюкозы в слизи, что является питательной средой для дрожжей.
В результате, при гормональных изменениях в организме женщины повышается вероятность развития молочницы. Поэтому, при подозрении на гормональные нарушения, рекомендуется обратиться к врачу для определения причин и назначения комплексной терапии.
Гормональные изменения также могут способствовать развитию молочницы у девушек в период полового созревания. В этом случае, лечение молочницы требуется с целью предотвращения последующей инфекции и образования хронического микотического процесса.
Важно отметить, что молочница не является половым путем передачи грибков и может развиваться у женщин разного возраста и сексуального статуса. Однако, гормональные изменения могут повысить риск заражения и тяжесть молочницы.
Выведение грибков из организма женщины при молочнице происходит гематогенным путем, через кровь. При этом грибки могут поражать не только половые органы, но и кожу, волосы, мембраны и другие части тела.
Для эффективного лечения молочницы и предотвращения рецидивов необходимо учитывать гормональные изменения и проводить комплексную терапию, включающую локальные и системные препараты. Также, рекомендуется соблюдать гигиену половых органов, избегать перегрева и переохлаждения, и следовать индивидуальным рекомендациям врача.
Вагинальный кандидоз и иммунная система
Рост Candida и иммунная система
Микотическое поражение влагалища Candida может привести к различным симптомам и осложнениям. Однако, нормальная микрофлора влагалища обычно контролирует рост Candida. Когда иммунная система ослабевает, например, из-за беременности или других заболеваний, происходит нарушение баланса между грибками и полезными бактериями.
Место иммунной системы в процессе лечения
При появлении симптомов молочницы, следует обратиться к гинекологу, который назначит комплексное лечение. Лечение молочницы включает применение противогрибковых препаратов, но также необходимо укрепление иммунной системы.
| Особенности лечения вагинального кандидоза и иммунной системы: |
|---|
| Принимать препараты, укрепляющие иммунитет |
| Поддерживать здоровый образ жизни |
| Следовать правилам гигиены влагалища |
Возможность рецидивов молочницы связана с состоянием иммунной системы, поэтому важно принимать меры для укрепления иммунитета в целом.
Заболевание Candida вызвано грибком, который находится на коже и слизистых оболочках человека. В норме Candida не вызывает проявлений заболеваний, так как ее рост контролируется иммунной системой. Однако, при нарушении баланса кислотности во влагалище, на фоне беременности или других факторов, Candida начинает активно размножаться и вызывать воспалительный процесс в вагинальных тканях.
В процессе лечения молочницы важно принимать меры для укрепления иммунной системы, чтобы предотвратить рецидивы и осложнения. Кроме того, иммунитет помогает организму бороться с другими инфекциями и заболеваниями.
Для укрепления иммунитета можно использовать как медикаментозные препараты, так и народные средства. Например, витамины, пробиотики, иммуномодуляторы и другие препараты, которые назначает врач. Также полезно включить в рацион питания продукты, богатые антиоксидантами и другими питательными веществами.
Важно помнить, что самолечение может быть опасным и привести к осложнениям. Поэтому перед началом лечения молочницы и укрепления иммунной системы необходимо проконсультироваться с врачом.
Молочница и иммунная система
Процесс заражения молочницей может приводить к различным клиническим симптомам, таким как зуд, жжение, дискомфорт и выделения из половых путей. Хотя молочница может быть вызвана различными факторами, включая изменения в pH влагалища, снижение иммунной защиты организма также может способствовать развитию этого заболевания.
Иммунная система играет важную роль в защите организма от инфекций, в том числе и от кандидоза. В наличии нормального иммунитета, кандиды, которые обычно присутствуют на слизистых оболочках рта, кишечника и половых органов, не вызывают заболевания. Однако, при нарушении баланса между грибами и микроорганизмами, которые обычно присутствуют во влагалище, кандиды могут размножаться и привести к развитию молочницы.
Для лечения вагинального кандидоза часто используются антимикотические препараты, такие как нистатин, тербинафин и флуконазол. Однако, при выборе лекарства необходимо учитывать чувствительность возбудителя к данным препаратам.
Народные средства также могут быть использованы в терапии молочницы. Например, мазка из йогурта может помочь в восстановлении нормальной микрофлоры во влагалище. Однако, перед использованием народных средств необходимо проконсультироваться с врачом, чтобы исключить возможность аллергической реакции или нежелательных побочных эффектов.
Профилактика молочницы
Для предотвращения возникновения молочницы рекомендуется:
- Поддерживать гигиену половых органов, регулярно принимать душ;
- Избегать чрезмерного использования мыла и агрессивных моющих средств;
- Избегать ношения тесного синтетического нижнего белья;
- Избегать носки слишком тесных или синтетических трусов;
- Избегать длительного применения антибиотиков без назначения врача;
- Укреплять иммунную систему путем правильного питания, физической активности и здорового образа жизни.
Помните, что самолечение молочницы может привести к хроническому или рецидивирующему течению заболевания. Поэтому, при первых признаках молочницы необходимо обратиться к врачу для определения точного диагноза и назначения соответствующего лечения.
Вагинальный кандидоз и антибиотики
Для определения вагинального кандидоза проводится медицинский анализ мазка из влагалища. В результате анализа может быть обнаружено большое количество дрожжей грибков рода Candida. В некоторых случаях вагинальный кандидоз может быть асимптоматическим, что означает отсутствие явных симптомов у пациента.
Антибиотики могут быть одной из причин развития вагинального кандидоза. Прием антибиотиков может нарушить баланс микрофлоры во влагалище и способствовать размножению грибков Candida. Кроме того, некоторые антибиотики могут иметь прямое грибковое действие, способствуя развитию вагинального кандидоза.
Лечение вагинального кандидоза включает применение антимикотических препаратов, которые уничтожают грибки Candida. Классическим препаратом для лечения вагинального кандидоза является флуконазол, который принимается перорально. Однако появление новых препаратов, таких как тербинафин и метронидазол, позволяет выбрать более эффективную терапию.
Кроме медикаментозной терапии, важным аспектом лечения вагинального кандидоза является укрепление иммунной системы пациента. Это может быть достигнуто путем правильного питания, включая увеличение потребления пробиотиков, а также соблюдения гигиенических мер и профилактики рецидивов.
Важно отметить, что вагинальный кандидоз не относится к половым инфекциям и не является результатом неблагоприятных условий гигиены. Он может развиться у любой женщины, независимо от возраста или половой активности.
Вагинальный кандидоз также может быть связан с другими процессами в организме, такими как кандиданосительство (наличие Candida в организме без развития симптомов) или поражение других частей кожи и слизистых оболочек. При появлении симптомов вагинального кандидоза рекомендуется обратиться к врачу для получения адекватного лечения и диагностики.
В целом, вагинальный кандидоз является распространенным заболеванием, которое может вызывать дискомфорт и дискомфорт у женщин. Понимание причин развития вагинального кандидоза, включая связь с антибиотиками, поможет в выборе наиболее эффективного лечения и профилактики данного заболевания.
Молочница и антибиотики
Антибиотики могут привести к развитию молочницы. При приеме антибиотиков у организма происходит снижение количества полезных бактерий, которые составляют нормальную микрофлору влагалища. Это создает условия для размножения грибка Candida и возникновения вагинального кандидоза.
Механизмы воздействия антибиотиков на развитие молочницы связаны с изменением баланса микроорганизмов во влагалище. Антибиотики угнетают рост и размножение полезных бактерий, что приводит к усилению роста грибковых колоний. Кроме того, некоторые антибиотики могут иметь прямое воздействие на грибок Candida, угнетая его рост и размножение.
Важно отметить, что не все антибиотики способны вызывать развитие молочницы. Некоторые препараты, например, макмирор, даже могут использоваться в практике дерматологии для лечения кожного кандидоза и лишая.
Для профилактики молочницы при приеме антибиотиков рекомендуется обратиться к врачу и получить рекомендации по этому вопросу. Врач может назначить комплексное лечение, включающее пробиотики для восстановления нормальной микрофлоры влагалища.
В случае возникновения молочницы после приема антибиотиков необходимо обратиться к врачу. Врач может назначить противогрибковые средства, такие как мазки, кремы или таблетки, для лечения грибковой инфекции. Причины возникновения молочницы могут быть разные, поэтому важно провести диагностику и назначить эффективное лечение.
Вагинальный кандидоз и хронический стресс
Основными признаками вагинального кандидоза являются зуд, жжение, сыпь, неприятный запах и выделения из влагалища. Для уточнения диагноза необходимо проведение комплексного обследования, включая анализ мазка на грибки и цитолиз, а также посев на чувствительность к антимикотическим препаратам.
При обнаружении грибков в мазке и повышенном количестве лейкоцитов в мазке и цитолизе, врач назначает лечение антимикотическими препаратами. Один из часто применяемых препаратов – флуконазол. Он берется внутрь однократно или курсом в зависимости от тяжести поражения и рецидива.
При хроническом кандидозе рекомендуется проведение комплексного лечения, включающего устранение причин обострения, нормализацию состояния иммунитета и восстановление микроорганизмов в урогенитальном тракте. Для этого может быть назначено лечение пробиотиками, иммуномодуляторами и другими препаратами.
Более эффективное лечение возможно при своевременном обращении к врачу-гинекологу и соблюдении рекомендаций врачебной практики. Неэффективное лечение или самолечение народными средствами может привести к рецидивам и хронизации процесса.
Читайте далее:- Вагинальный кандидоз молочница — симптомы и лечение: все, что нужно знать.
- Молочница у мужчин: симптомы, причины и методы лечения.
- Микозы Молочница: причины, симптомы и лечение.
- Рецидивирующие грибковые заболевания половых органов: причины, симптомы, лечение.
- Рецидивирующие грибковые заболевания половых органов: симптомы, причины и методы лечения.
- Грибковые инфекции влагалища у женщин: симптомы, причины и лечение.